
Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания
4.3. Технология комплексного использования физических средств в процессе восстановления физической работоспособности больных после холецистэктомии
Оперативное вмешательство, избавляя больных от калькулезного холецистита, часто обусловливает появление жалоб общего характера, астении, болевого и диспептического синдромов, а также нарушение функционального состояния органов пищеварения и нейрогуморальной регуляции. Совокупность данных изменений, часть из которых существовала до операции и усугубилась под влиянием оперативного вмешательства, при их дальнейшем развитии предопределяет появление жалоб, впоследствии трактующихся как постхолецистэктомический синдром. Следовательно, эти больные нуждаются в реабилитации с целью наиболее полного их функционального восстановления и быстрейшего возвращения трудоспособности.
Основой тактики реабилитационного процесса после оперативных вмешательств в области брюшной полости является устранение общих и местных патологических сдвигов, вызванных операцией и заболеванием (рис. 13). В соответствии с этим в раннем послеоперационном периоде приоритетной являлась задача устранения преимущественно общих проявлений «послеоперационной болезни», в частности, нарушений сердечно-сосудистой и дыхательной систем, НМА; в позднем – устранение преимущественно местных проявлений, т.е. нарушение функций ЖКТ и НМА. В тренировочно-восстановительном периоде главным было восстановление физической работоспособности, что возможно лишь при одновременном воздействии, как на общие, так и на местные последствия операции.
При составлении методики мы ориентировались, прежде всего, на выполнение приоритетной задачи тренировочно-восстановительного периода, а именно – на восстановление физической работоспособности посредством тренировки сердечно-сосудистой и дыхательной систем организма [217, 218]. Это достигалось путем использования в основной части занятия нагрузки на тренажерных устройствах по специально спланированной тренировочной программе.
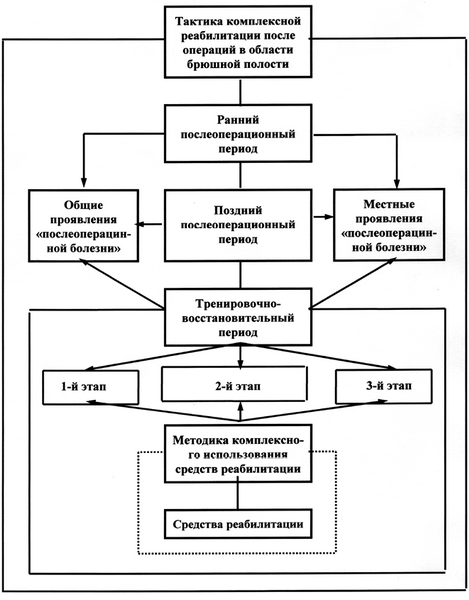
Рис. 13. Тактика использования средств реабилитации после операций
в области брюшной полости
Массаж, а также упражнения, используемые в подготовительной и заключительной части занятия, должны были обеспечить, во-первых, более эффективное решение приоритетной и, во-вторых, решение
частных задач этого периода. К ним, прежде всего, относятся профилактика развития спаечного процесса и формирование порочной осанки, нормализация деятельности ЖКТ, а также функции желчеоттока.
При построении нами системы занятий весь тренировочно-восстановительный период был представлен как мезоцикл, состоящий из трех недельных микроциклов различной направленности. Было выделено три этапа в соответствии с режимом работы реабилитационных центров длительностью пребывания больных в них и с особенностями построения тренировочного процесса. В подготовительной части занятия использовались ходьба, общеразвивающие упражнения в ходьбе, динамические дыхательные упражнения, упражнения на координацию движений, общая цель которой – подготовить организм к выпол-
нению основной нагрузки.
Заключительная часть включала специальные упражнения для укрепления мышц брюшного пресса, формирования подвижного послеоперационного рубца; упражнения корригирующие походку и осанку; упражнения для стимуляции желчеоттока [388]; динамические и статические дыхательные упражнения. Здесь планировалось постепенное снижение нагрузки, а также решение частных задач данного
периода реабилитации.
Массаж использовался непосредственно до или после нагрузки в зависимости от функционального состояния больного и направленности микроцикла, чтобы усилить его воздействие от тренировочного занятия, способствовать профилактике развития спаечного процесса, формированию подвижного, эластичного рубца, нормализации деятельности органов ЖКТ. Применение массажа до занятий способствовало подготовке организма к предстоящей нагрузке [5], а после тренировочного занятия – более эффективному восстановлению физической работоспособности [98, 420, 428].
Методика массажа разрабатывалась нами с учетом функционального состояния больного, задач реабилитации в тренировочно-восстановительном периоде после холецистэктомии, а также частных задач в каждом микроцикле. При этом учитывались такие факторы, как подбор и количество рабочих сегментов, направленность массажа, обеспечиваемая определенным подбором его приёмов и временем их использования на рабочем сегменте, время проведения процедуры
(до или после нагрузки).
4.3.1. Методика восстановления физической работоспособности
на первом этапе тренировочно-восстановительного
периода после холецистэктомии
При поступлении в реабилитационный центр после холецистэктомии у больных отсутствовали клинические признаки калькулезного холецистита, явившиеся поводом для оперативного лечения. Вместе с тем функциональное состояние больных характеризовалось в различной степени выраженной слабостью, быстрой утомляемостью, раздражительностью, плохим сном; также отмечались боли в области послеоперационного рубца при движении, кашле, быстрой ходьбе, глубоком вдохе. У части больных наблюдались диспептические расстройства – изжога, отрыжка, тошнота, сухость и горечь во рту, вздутие, урчание в животе, запоры. Почти у всех наблюдаемых выявлено нарушение осанки: голова и плечи опущены, живот поддерживался руками с целью уменьшения болезненности во время вставания и особенно ходьбы, туловище слегка наклонено вперед, что ещё больше затрудняло деятельность дыхательной, сердечно-сосудистой систем
и опорно-двигательного аппарата.
В связи с этим комплексное использование массажа и физических упражнений предполагало подготовку организма больного к возрастающим физическим нагрузкам, предусматриваемым на следующих этапах тренировочно-восстановительного периода. Это, на наш взгляд, было возможно лишь при одновременном воздействии на общие и местные послеоперационные патологические изменения в организме, т.к. они тесно взаимосвязаны и взаимообусловлены. Например, боли в области операции влекут за собой нарушения со стороны дыхательной системы (вследствие частичного выключения диафрагмы из акта дыхания), опорно-двигательного аппарата (формирование порочной осанки) и т.д.
Посредством использования физических упражнений решались следующие задачи:
1) тренировка сердечно-сосудистой и дыхательной систем;
2) нормализация деятельности ЖКТ и функции желчеоттока,
в частности;
3) укрепление мышц брюшного пресса;
4) профилактика развития порочной осанки и нарушений походки.
Для тренировки сердечно-сосудистой и дыхательной систем было предложено использование нагрузки на тренажёрных устройствах в основной части занятия. При подборе тренажера мы руководствовались тем, чтобы упражнение оказывало общее воздействие, было строго дозированным по нагрузке, и при выполнении работы мышцы брюшного пресса были ограничены от основной нагрузки. Этим требованиям, на наш взгляд, отвечали:
– велотренажер с дозатором мощности нагрузки и тахометром, указывающим скорость педалирования;
– беговая дорожка и степпер с устройствами непрерывной регистрации ЧСС, а также параметров нагрузки;
– ступеньки различной высоты, используемые при степ-тестах.
На первом этапе реабилитации предпочтение было отдано велотренажеру, при использовании которого по В.А. Епифанову [144] необходимо придерживаться двух основных правил:
1) физическая нагрузка должна иметь прерывистый характер;
2) физическая нагрузка должна возрастать в процессе лечения
постепенно.
В связи с этим во время физических нагрузок на тренажерах в первом микроцикле тренировочно-восстановительного периода, а именно после предварительного определения уровня физической работоспособности (тест PWCAF) нами предусматривалось использование метода стандартно-повторного упражнения. Характер изменения параметров нагрузки, а также сочетания нагрузки и отдыха, отображены
на рис. 14, в табл. 14.
На данном этапе объем тренировочных нагрузок постепенно повышался до 50 % при интенсивности – 1/3–3/4 max.
В основной части использовалась тренировочная работа на велотренажере. После предварительного определения PWCAF индивидуально задавалась работа такой мощности, при которой пульс не превышал 60–80 % от максимально допустимых значений ЧСС для лиц соответствующего возраста (табл. 5). В начале первого этапа (первые два занятия) использовалась непрерывная работа на велотренажере в течение 10–15 мин; пульс при этом не превышал 65 % от максимально
допустимых значений
ЧСС для лиц соответствующего возраста. В дальнейшем предлагалась работа в соответствующих режимах с применением стандартно-повторного метода, при которой пульс находился в пределах 80–87 %: по одному занятию в режимах «А», «В» и «Д». Длительность серии (tсер) была равна 5 мин; количество повторов упражнения (n) составляло 4–5 раз; паузы между микросериями (Мп) – 30 с (табл. 14). Особенностью этого этапа явилось обучение занимающегося самостоятельно работать в различных режимах чередования нагрузки и отдыха.
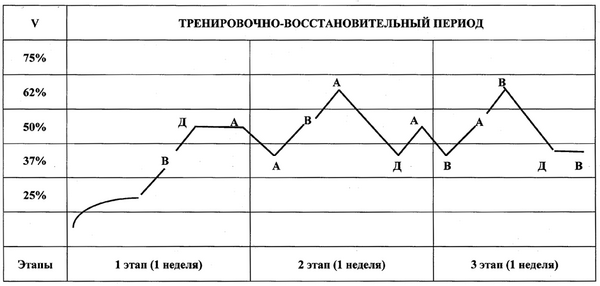
Рис. 14. Технология проведения тренировочных занятий в процессе комплексной
реабилитации после холецистэктомии
Таблица 14
Технология проведения тренировочных занятий в процессе комплексного восстановления физической работоспособности
после холецистэктомии
|
Период |
Этапы реабилитации |
Характеристика тренировочной программы |
|
Тренировочно-восстановительный период |
1 этап |
V = 20–25 ٪; i = 1/3 мах; Вводная часть: ОРУ:ДУ – 1:1; Основная часть: Непрерывная работа на велотренажере; Заключительная часть: СУ:ДУ – 2:1; Ps в основной части занятий ٦٥ ٪ от максимально допустимых значений ЧСС для лиц соответствующего возраста. tзанятия 20–30 минут. V = 37–50 ٪; i = 3/4 мах; Вводная часть: ОРУ:ДУ – 1:1; Основная часть: Тренировочная работа на велотренажере: Режим «А» – 1 занятие – 34 ٪; Режим «В» – 1 занятие – 33 ٪; Режим «Д» – 1 занятие – 33 ٪; tсер – 5 мин; n – 4–5раз; Мп – 30 с Заключительная часть: СУ:ДУ – 1:1. Ps в основной части занятия ٨٠ ٪ от максимально допустимых значений ЧСС для лиц соответствующего возраста |
|
Тренировочно-восстановительный период |
2 этап |
V = 37–63 ٪; i = 3/4 мах; Вводная часть: ОРУ:ДУ – 2:1; Основная часть: Тренировочная работа на велотренажере: Режим «А» – 3 занятия – 50 ٪; Режим «В» – 1 занятие – 25 ٪; Режим «Д» – 1 занятие – 25 ٪; tсер 5–6 мин; n – 5–6 раз; Мп – 20 с Заключительная часть: ДУ:СУ – 2:1. Ps в основной части занятия ٨٧ ٪ от максимально допустимых значений ЧСС для лиц соответствующего возраста |
|
Тренировочно-восстановительный период |
3 этап (1 неделя) |
V = 37–50 ٪; i = 3/4 мах; Вводная часть: ОРУ:ДУ 2:1; Основная часть: Тренировочная работа на велотренажере: Режим «А» – 1 занятие – 25 ٪; Режим «В» – 3 занятие – 50 ٪; Режим «Д» –١ занятия – 25 ٪; tсер – 6 мин; n – 6 раз; Мп – 20 с Заключительная часть: ДУ:СУ – 2:1. Ps в основной части занятия ٨0–87 ٪ от максимально допустимых значений ЧСС для лиц соответствующего возраста |
Во вводной и заключительной частях занятия помимо подготовки организма к выполнению основной нагрузки и постепенного ее снижения решались частные задачи. Это достигалось путем определенного подбора физических упражнений, используемых в практике ЛФК после холецистэктомии. В зависимости от функционального состояния больного продолжительность занятия на этом этапе составляла 27–35 минут. Непосредственно после него использовали массаж. Разработка его технологии на данном этапе реабилитации учитывала особенности функционального состояния больного, а также физиологические особенности самих массажных приёмов. К числу основных симптомов можно отнести: слабость, быструю утомляемость, раздражительность, плохой сон, а также признаки нарушений со стороны ЖКТ – изжогу, отрыжку, тошноту, сухость и горечь во рту, вздутие, урчание в животе, запоры. Кроме того, отмечались боли в области послеоперационного рубца при движении, кашле, быстрой ходьбе, глубоком вдохе, что предполагает гипертонус мышц живота. Характерным почти для всех больных являлось нарушение осанки: голова и плечи опущены, живот поддерживается руками с целью уменьшения болезненности во время вставания, и особенно ходьбы, туловище слегка наклонено вперед. Исходя из функционального состояния больного, направленность массажа была релаксирующей, наиболее
оптимальный 2-й вариант.
Задачи реабилитации, решаемые с помощью массажа: профилактика развития спаечного процесса, формирование подвижного послеоперационного рубца, улучшение деятельности ЖКТ, а также снижение возбудимости нервной системы и гипертонуса мышечных групп в области операции. При выполнении сеанса массажа после холецистэктомии мы придерживались определённой последовательности работы на сегментах (табл. 15):
– пояснично-крестцовый отдел позвоночника;
– грудной отдел позвоночника;
– со стороны груди;
– область живота, включая дополнительную работу в области послеоперационного рубца.
Массаж проводился в исходных положениях:
а) лёжа на животе, с подушкой под ним;
б) на спине, ноги врозь, согнуты в коленях.
Необходимо отметить, что при наличии болей в области послеоперационного шва исходное положение лежа на животе заменялось исходным положением лежа на боку.
Таблица 15
Технология массажа на первом и втором этапах
тренировочно-восстановительного периода после холецистэктомии
|
Порядок воздействия |
Направленность массажа |
Релаксирующая |
|
|
Основные массажные приемы |
Разминание |
Поглаживание, выжимание, вибрация |
|
|
Рабочие сегменты |
Время воздействия, мин. |
||
|
1 |
Пояснично-крестцовый отдел позвоночника |
2–6 |
1,5–2 |
|
2 |
Грудной отдел позвоночника |
2–6 |
1,5–2 |
|
3 |
Со стороны груди |
2–6 |
1,5–2 |
|
4 |
Область живота * |
2–6 |
1,5–2 |
|
Общее время массажа, мин. |
14–32 |
||
Примечание: * – дополнительная работа в области послеоперационного рубца.
При работе в области пояснично-крестцового отдела позвоночника обрабатывались: наружный, верхний и внутренний края подвздошной кости с обеих сторон поочерёдно (наиболее рациональное направление движений – в сторону подвздошно-крестцового сочленения); боковые поверхности крестца с обеих сторон поочерёдно; паравертебрально с обеих сторон поочередно снизу вверх с захватом нижнегрудного; межостистые пространства снизу вверх. Наиболее рациональным было использование приёмов поглаживания, выжимания, вибрации – с экспозицией 1,5–2 минуты и разминания от 2–6 минут. Данная экспозиция приёмов кроме активизации функции периферического кровообращения способствовала также рефлекторному расслаблению мышц брюшного пресса. Приёмы поглаживания (попеременное, прямолинейное, кругообразное), выжимания (основанием ладони, подушечками пальцев) и вибрации (подушечками пальцев) использовались для связки между приёмами разминания (подушечками пальцев, основанием ладони, фалангами согнутых пальцев).
Массаж грудного отдела позвоночника проводили: с X–XII грудного позвонка в сторону VII шейного позвонка паравертебрально с обеих сторон поочередно, межостистые промежутки, верхний и внутренний края лопаток с обеих сторон поочередно, проекцию подостной мышцы, задний и верхний своды плечевого сустава с обеих сторон поочередно, межреберные промежутки.
Необходимо отметить, что при заболеваниях печени и желчного пузыря часто наблюдаются рефлекторные изменения в области нижнего угла и верхнего края правой лопатки, с правой стороны на уровне I–IV грудных позвонков, в области правого подреберья
[77, 130, 452, 453], что следует учитывать, делая акцент при массаже данного сегмента с правой стороны. На грудном отделе позвоночника использовались приемы поглаживания, выжимания, вибрации с экспозицией 1,5–2 минуты; разминания – 2–6 минут со следующими разновидностями: для поглаживания – попеременное, прямолинейное, кругообразное; для выжимания – основанием ладони, подушечками пальцев; для вибрации – подушечками пальцев; для разминания – подушечками пальцев, основанием ладони, фалангами согнутых пальцев, межпальцевым промежутком.
При массаже в области живота больной находился в исходном положении лежа на спине, ноги врозь, согнуты в коленных суставах, что обеспечивало максимальное расслабление мышц брюшного пресса. Последовательно обрабатывались: правое и левое подреберье (их наружная, внутренняя и верхняя поверхности) с акцентом на правой стороне; боковые поверхности таза, подвздошная кость (ее наружная, верхняя и внутренняя поверхности) с обеих сторон поочередно; поверхность лонной кости; передняя стенка живота. При этом использовались поглаживание, выжимание, вибрация с экспозицией 1,5–2 минуты и разминание – 2–6 минут.
Разновидности массажных приёмов: для поглаживания – прямолинейное, кругообразное; для выжимания – основанием ладони, подушечками пальцев; для вибрации – подушечками пальцев; для разминания – подушечками пальцев. Направление движений по ходу петель кишечника, либо снизу вверх от пупка к эпигастральному углу.
Массаж в области послеоперационного шва способствовал улучшению периферического кровообращения, обменно-трофических процессов, что, в конечном счете, являлось профилактикой спаечного процесса и позволяло сформировать подвижный послеоперационный рубец. Использовались следующие основные массажные приемы: поглаживание, выжимание, вибрация с экспозицией 1,5–2 минуты, разминание – 2–6 минут. Разновидности: для поглаживания, выжимания и вибрации – подушечками пальцев; для разминания – имитация двойного кольцевого, одинарного разминания, разминание подушечками пальцев на шов, подушечками пальцев на ладони (ладонь подкладывается под рубец, а пальцами другой руки проводится разминание на ладонь). Общее время сеанса массажа постепенно уве-
личивалось от 14 до 32 минут.
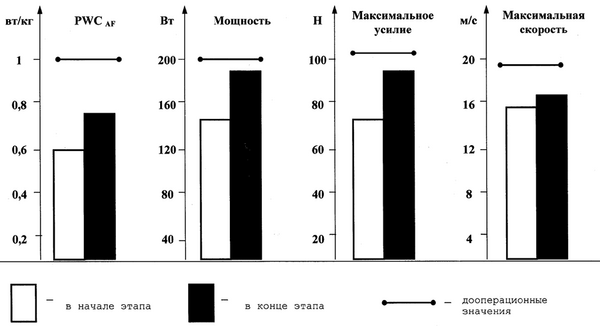
Рис. 15. Изменение функционального состояния НМА и общей работоспособности после холецистэктомии
на первом этапе тренировочно-восстановительного периода
Характер влияния разработанной нами методики на первом этапе тренировочно-восстановительного периода наглядно представлен
на рис. 15.
4.3.2. Методика восстановления физической работоспособности
на втором этапе тренировочно-восстановительного периода
после холецистэктомии
Второй этап тренировочно-восстановительного периода характеризовался улучшением функционального состояния больных, благодаря положительному влиянию комплексного восстановительного лечения, в том числе массажа и физических упражнений, а также естественного восстановления функций организма. Об этом свидетельствовали: во-первых, субъективные ощущения больных (улучшение сна и аппетита, уменьшение болевых ощущений в области операции, расширение двигательного режима); во-вторых, положительная динамика данных исследования нервно-мышечного аппарата, дыхательной и сердечно-сосудистой системы как в экспериментальной, так и в контрольной группах (рис. 15). Это позволило проводить тренировочную работу на тренажёрах в более ин-
тенсивном режиме.
При использовании нагрузки на тренажёрах в основной части занятия на данном этапе реабилитации выполнялась задача повышения функциональных возможностей сердечно-сосудистой и дыхательной систем путем преимущественного воздействия на восстановление выносливости. Ее реализация обусловила соотношение занятий различной направленности в данном микроцикле: работа в режиме «А» – 3 занятия, в режиме «В» и «Д» – по одному (табл. 15). В связи с ростом функциональных возможностей организма больного во втором микроцикле была несколько изменена нагрузка, что выразилась, с одной стороны, в увеличении времени занятия до 34–40 минут, а, с другой, в уменьшении пауз отдыха между подходами в основной части занятия (см. табл. 15). Объем тренировочной нагрузки (V) был в пределах 37–63 %; интенсивность (i) – 3/4 мах; время серии. (tсер) увеличилось до 5–6 мин, количество повторов упражнения (n) – 5–6 раз, паузы между микросериями (Мп) – 20 с.
Методика массажа на данном этапе по сравнению с предыдущим не изменялась, кроме увеличения времени процедуры.
О характере влияния предлагаемой нами методики можно судить по рис. 16.
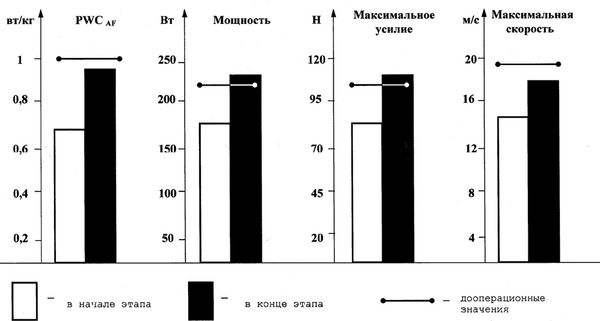
Рис. 16. Изменение функционального состояния НМА и общей работоспособности после холецистэктомии на втором этапе тренировочно-восстановительного периода
4.3.3. Методика восстановления физической работоспособности на третьем этапе тренировочно-восстановительного периода после холецистэктомии
Анализируемый этап соответствовал третьему микроциклу тренировочно-восстановительного периода. Характерной его особенностью являлось отсутствие болей в области операции и связанного с этим гипертонуса мышц передней брюшной стенки. Также в большинстве случаев больные отмечали отсутствие диспептических расстройств. В общем, наблюдалось улучшение функционального состояния всех органов и систем организма. Данные проведенного исследования нервно-мышечного аппарата, дыхательной системы и общей работоспособности свидетельствовали, что показатели значительно приблизились к дооперационному уровню (рис. 16). Задачами на данном этапе являлись:
1) закрепление результатов восстановительного лечения;
2) дальнейшее совершенствование функциональных возможностей сердечно-сосудистой и дыхательной систем;
3) восстановление преимущественно силовых и скоростно-силовых возможностей НМА, координации движений;
4) развитие силы мышц брюшного пресса.
Последовательность использования средств:
1) массаж;
2) тренировочное занятие.
Массаж на данном этапе способствовал стимуляции силовых и скоростно-силовых возможностей организма больного, а также подготовке к выполнению нагрузки в тренировочном занятии. Исходя из этого, его направленность – тонизирующая, наиболее оптимальным являлся 3-й вариант. Рабочие сегменты и последовательность их обработки:
– область спины;
– область таза;
– со стороны груди;
– область живота.
На каждом рабочем сегменте использовались приемы растирания с экспозицией 1–2 минуты; разминания (использовались только при работе на мышечных группах) – 2–3 минуты; поглаживания, выжимания, вибрации – 1,5–2 минуты (табл. 16).
При обработке области спины использовались следующие разновидности приёмов массажа: для поглаживания – попеременное, комбинированное, финское; для растирания – основанием ладони, ладонью, подушечками пальцев, ребром ладони (пиление); для разминания – основанием ладони, финское (подушечкой большого пальца), фалангами согнутых пальцев, основанием ладони с перекатом; для выжимания – основанием ладони, подушечками пальцев, межпальцевой вырезкой (обхватом); для вибрации – ладонью, подушечками пальцев.
Таблица 16
Технология массажа на третьем этапе тренировочно-восстановительного периода после холецистэктомии
|
Порядок воздействия |
Направленность массажа |
Тонизирующая |
||
|
Основные массажные |
Растирание |
Разминание |
Поглаживание, выжимание, вибрация |
|
|
Рабочиесегменты |
Время воздействия, мин. |
|||
|
1 |
Область спины |
1–2 |
2–3 |
1,5–2 |
|
2 |
Область таза |
1–2 |
2–3 |
1,5–2 |
|
3 |
Со стороны груди |
1–2 |
2–3 |
1,5–2 |
|
4 |
Область живота |
1–2 |
2–3 |
1,5–2 |
|
Общее время массажа, мин |
18–28 |
|||
Работа в области таза, предусматривала такие разновидности приемов, как для поглаживания – финское, прямолинейное, попеременное; для растирания – основанием ладони, ладонью, ребром ладони, кулаком; для разминания – основанием ладони, гребнем кулака, двойной гриф, двойное кольцевое; для выжимания – основанием ладони, межпальцевой вырезкой; для вибрации – ладонью, подушечками пальцев.
При работе со стороны груди мы пользовались следующими разновидностями массажных приёмов: для поглаживания – прямолинейное, попеременное, финское; для растирания – подушечками пальцев, ладонью, основанием ладони; для разминания – финское, основанием ладони, подушечками пальцев, ординарное; для выжимания – основанием ладони, бугром большого пальца, обхватом, подушечками пальцев; для вибрации – ладонью, подушечками пальцев.
Разновидности приемов, используемых в области живота: для поглаживания – ладонью, тыльной стороной ладони, прямолинейное, кругообразное (по ходу петель кишечника); для растирания – ладонью, ребром ладони, подушечками пальцев; для разминания – подушечками пальцев; для выжимания – ладонью, тыльной поверхностью пальцев; для вибрации – подушечками пальцев.
Массаж проводился в исходных положениях лежа на животе, лежа на спине, ноги врозь, под коленями валик.
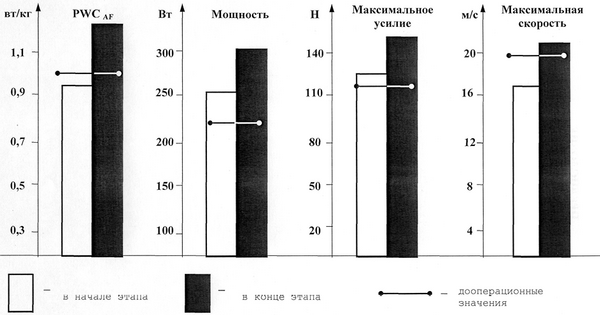
Рис. 17. Изменение функционального состояния НМА и общей работоспособности после холецистэктомии на третьем этапе тренировочно-восстановительного периода
Общее время массажа 18–28 минут.
В третьем микроцикле предстояло восстановить скоростно-силовые, силовые качества, координацию движений. Это потребовало определенного соотношения занятий различной направленности: 3 занятия – в основной части выполнялась в режиме «В», по 1 занятию – в режимах «А» и «Д» (см. табл. 14). Объем тренировочных нагрузок (V) находился в пределах 37–50 % при интенсивности (i) 3/4 мах; длительность выполнения серии (tсер) была равна 6-ти минутам, количество повторов упражнения (n) – 6 раз, паузы отдыха между микросериями (Мп) равнялись 20 с. Пульс в основной части занятия не превышал 87 % от максимально допустимых значений ЧСС для лиц соответствующего возраста.
При подборе физических упражнений в заключительной части занятия основное внимание уделялось упражнениям для мышц брюшного пресса и корригирующих походку и осанку. Продолжительность занятия 30–40 минут. Особенностью данного этапа являлась необходимость обучения больного самостоятельным занятиям.
Изменения функционального состояния НМА и общей работоспособности на третьем этапе представлены на рис. 17.
