
Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания
ГЛАВА 5. Исследование рациональности постоянной лекарственной терапии
На качество лекарственной терапии значимо влияют такие факторы, как количество принимаемых препаратов и частота их приёма в течение суток, развитие клинически выраженных нежелательных или, напротив, дополнительных благоприятных эффектов лекарственных средств, и многие другие. Самостоятельным фактором является комплекс личностных свойств пациента, определяющий его отношение к лечению вне зависимости от полученных результатов терапии.
О необходимости появления интегрального показателя, оценивающего успешность терапии, свидетельствовало отсутствие инструментов, позволяющие сравнивать эффективность монотерапии с эффективностью комбинированной терапии, а также количественно оценивать эффективность замены одних лекарственных средств на другие.
При этом решающий эти задачи технологический продукт, должен быть нетрудоёмким и применимым как на этапах клинического исследования, так и при оказании медицинской помощи (амбулаторно-поликлинической и стационарной), а также при решении вопросов экспертной оценки качества лечения (медико-социальная экспертиза, контроль качества оказания медицинской помощи, научная экспертиза).
Анализируя компоненты системы расчёта результата лекарственной терапии, мы столкнулись с необходимостью разработки специфического понятийного аппарата. В результате в систему определений были включены следующие понятия:
Рациональность (Rationality – Ŕ(k)) – выражаемый в баллах интегральный показатель количественной оценки клинической эффективности лекарственной терапии, характеризующий суммарный результат лечения;
Эффективность (Efficiency – E) – выражаемый в условных единицах показатель степени коррекции клинических проявлений болезни (при достигнутом целевом значении E = 1; при достигнутом уменьшении клинических проявлений болезни E = 2; при отсутствии положительной клинической динамики болезни E = 3). При этом целевые значения показателя для конкретного участника исследования (либо для выборки участников исследования) устанавливает врач – клинический исследователь, ориентируясь на индивидуально определяемые цели;
Полезность (Utility – U) – выражаемый в баллах синтетический критерий, отражающий взаимодействие объективных и субъективных маркёров, свидетельствующих о соматическом состоянии пациента;
Приемлемость (Acceptability – А) – выражаемый в балах синтетический критерий, отражающий основные комплаентные свойства лекарственной терапии (количество, кратность приёма и дозы применяемых препаратов).
Таким образом, рациональность лечения определяется взаимодействием эффективности, полезности и приемлемости, при этом эффективность является ключевым критерием. В общем виде это выглядит как:
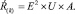
Расчёт полезности включает оценку следующих критериев:
O(neg) (негативный объективный критерий) – зарегистрированное на фоне проводимой терапии ухудшение по сравнению с предыдущим одного или более лабораторных (либо инструментальных) параметров, установленных организатором клинического исследования;
S(neg) (негативный субъективный критерий) – отмеченное участником исследования на фоне проводимой терапии любое ухудшение состояния здоровья, связываемое им с приемом препарата либо комбинации препаратов;
O(pos) (позитивный объективный критерий) – отсутствие ухудшения или зарегистрированное улучшение по сравнению с предыдущим одного или более из лабораторных (либо инструментальных) параметров, установленных организатором клинического исследования;
S(pos) (позитивный субъективный критерий) – отмеченное пациентом на фоне проводимой терапии отсутствие ухудшения или любое улучшение состояния здоровья, связываемое им с приемом препарата либо комбинации препаратов.
Формула расчёта полезности выглядит следующим образом:
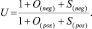
где при наличии факторов, отвечающих условиям критериев, O(neg), S(neg), O(pos), S(pos), соответствующему критерию присваивают 1 балл, при отсутствии – 0 баллов.
Оценка приемлемости учитывает количество препаратов в терапевтической системе (n), кратность приема в сутки (t), максимальную суточную (mmax) и используемую (m) дозу для каждого препарата, при этом формула расчёта приемлемости имеет следующий вид:
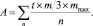
Это позволило сформировать итоговую формулу расчёта количественной оценки клинической эффективности лекарственной терапии в следующем виде:
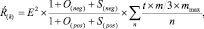
Рациональность (Ŕ(k)) вычисляют следующим образом. У участника исследования в начале вмешательства и через установленное исследователем количество контрольных точек оценивают и фиксируют выбранные клинические показатели проявления болезни, исследуют лабораторные показатели, выясняют оценку участником исследования своего состояния, регистрируют количество применяемых препаратов, и для каждого препарата определяют кратность приема в сутки, назначенную суточную дозу и максимальную суточную дозу.
Идеальное значение рациональности Ŕ(k), стремится к нулю, а чем менее рационально проводимое лечение, тем большее количество негативных баллов накапливает показатель.
Критерии рациональности лекарственной терапии
Удовлетворительная рациональность: диапазон значений Ŕ(k), баллов: 0 ≤ Ŕ(k) < 1; Интерпретация: результат достаточен для продолжения лекарственной терапии в выбранном режиме.
Относительно удовлетворительная рациональность: диапазон значений Ŕ(k), баллов: 1 ≤ Ŕ(k) < 5. Интерпретации: результат недостаточен для продолжения лекарственной терапии в выбранном режиме, показана коррекция лечения.
Неудовлетворительная рациональность: диапазон значений Ŕ(k), баллов: 5 ≤ Ŕ(k) < ∞. Интерпретация: результат недостаточен для продолжения терапии в выбранном режиме, необходима немедленная коррекция лечения.
Важным свойством показателя Ŕ(k) является то, что помимо констатации факта успеха или неуспеха лекарственной терапии, он обеспечивает возможность динамического мониторирования состояния участника исследования больного в процессе лечения, причём позволяет выполнять количественную оценку результата.
Мониторинг рациональности постоянной лекарственной терапии
Вмешательства при динамическом наблюдении на фоне постоянной лекарственной терапии включают следующие возможные варианты:
1. Величина Ŕ(k) уменьшается по сравнению с исходной, но находится в пределах одного диапазона, например:
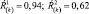
или 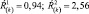
Характеристика динамики: позитивная, но зависит от диапазона значений. Интерпретация динамики: для первого диапазона: лекарственная терапия адекватна состоянию больного и достаточна, коррекции терапии не требуется; для второго и третьего диапазонов: лекарственная терапия адекватна, однако недостаточна; необходимо наблюдение в динамике, с возможной в дальнейшем коррекцией терапии.
2. Величина Ŕ(k) уменьшается по сравнению с исходной, при этом переходит из худшего диапазона в лучший, например:
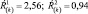
Характеристика динамики: позитивная. Интерпретация динамики: лекарственная терапия адекватна состоянию больного, коррекции терапии не требуется; необходимо продолжение динамического наблюдения, с возможностью в дальнейшем коррекции терапии.
3. Величина Ŕ(k) существенно не изменяется по сравнению с исходной, например
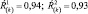
или 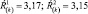
Характеристика динамики: зависит от диапазона значений. Интерпретация динамики: для первого диапазона лекарственная терапия адекватна, коррекции не требуется; для второго и третьего диапазонов лекарственная терапия неадекватна; необходима коррекция терапии.
4. Величина Ŕ(k) увеличивается по сравнению с исходной, но находится в пределах одного диапазона, например:
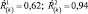
Характеристика динамики: негативная. Интерпретация динамики: лекарственная терапия неадекватна; необходимо наблюдение в динамике, с возможной в дальнейшем коррекцией лечения.
5. Величина Ŕ(k) увеличивается по сравнению с исходной, при этом переходит из лучшего диапазона в худший, например:
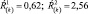
Характеристика динамики: негативная. Интерпретация динамики: лекарственная
терапия неадекватна; необходима немедленная коррекция терапии.
Клинический пример мониторинга:
Больная Н. 56 лет, в течение 2 лет страдает АГ. Принимает эналаприл 20 мг 2 раза в сутки, гидрохлортиазид 25 мг 1 раз в сутки. Отмечает частые эпизоды повышения АД до 180/110 мм рт.ст. Субъективно чувствует себя плохо. Исходно: билирубин крови общий 14,2 мкм/л; глюкоза крови 4,5 ммоль/л; калий крови 4,3 ммоль/л; креатинин крови 68 мкм/л; мочевина крови 5,1 ммоль/л; холестерин крови общий 6,12 ммоль/л.
Рассчитываем по формуле:
Ŕ(k) = 32×((1 + 0 + 1)/(1 + 0 + 0))×((2×20)/(3×40) +
+ (1×25):(3×100))/2 = 5,22 балла
– неудовлетворительная эффективность терапии.
Через месяц при продолжении указанной терапии сохраняются эпизоды повышения АД до 180/110 мм рт.ст. Субъективно появился сухой кашель. Билирубин крови общий 17,4 мкм/л; глюкоза крови 4,3 ммоль/л; калий крови 3,8 ммоль/л; креатинин крови 63 мкм/л; мочевина крови 5,2 ммоль/л; холестерин крови общий 6,34 ммоль/л.
По формуле:
Ŕ(k) = 32×((1 + 1 + 1)/(1 + 0 + 0))×
× ((2×20)/(3×40) + (1×25)/(3×100))/2 = 7,8 балла
– при неудовлетворительной рациональности выявлена тенденция к ее дальнейшему снижению.
Произведена замена эналаприла на периндоприл 4 мг, гидрохлортиазида на индапамид 1,5 мг, добавлен амлодипин 5 мг. Через месяц: снижение АД до целевых значений, прекращение кашля. Лабораторно: Билирубин крови общий 14,4 мкм/л; глюкоза крови 4,6 ммоль/л; калий крови 4,1 ммоль/л; креатинин крови 63 мкм/л; мочевина крови 5,3 ммоль/л; холестерин крови общий 6,12 ммоль/л.
По формуле:
Ŕ(k) = 12×((1 + 0 + 0)/(1 + 0 + 1))×
× ((1×4)/(3×16) + (1×1,5)/(3×2,5) +
+ (1×5)/(3×20))/3 = 0,06 балла.
Результат: повышение эффективности терапии.
Вывод: вмешательство (изменение лекарственной терапии) обосновано.
