
Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания
ГЛАВА 6. Исследование выгодности постоянной лекарственной терапии
Исследование выгодности постоянной лекарственной терапии
С внедрением в практическое здравоохранение принципов научного управления клинической практикой, методы фармакоэкономического исследования занимают всё более значимое место в развитии системы комплексного медицинского обслуживания, ориентированного на результат, учитывающего как клинические показатели и изменение качества жизни больных, так и обоснованность экономических затрат и полезность лечения.
Стоимость лечения и тесно связанная с ней стоимость болезни являются важнейшими объектами клинического управления. Научная и практическая медицина уже давно и широко используют инструменты фармакоэкономического анализа. В настоящее время в мире наиболее применимы 5 видов анализа: «стоимость болезни» (cost of illness), «затраты-эффективность» (cost-effectiveness analysis), «затраты-полезность» (cost-utility analysis), «минимизация затрат» (cost-minimization analysis) и «затраты-выгода» (cost-benefit analysis).
Все они имеют свои специфические особенности, но обладают рядом существенных недостатков – достаточно трудоёмки в расчетах, не позволяют оценивать изменение стоимости лечения при неизменной схеме фармакотерапии в зависимости от изменения её клинической эффективности во времени (выгодность), и не могут учитывать факторы, способные значимо влиять на качество лечения (полезность, рациональность). Поэтому обычно их используют только в масштабных научных или коммерческих исследованиях, для оценки свойств применяемых или выводимых на фармацевтический рынок лекарственных средств.
Кроме того, эти методы неудобны для индивидуальной оценки фармакоэкономической эффективности терапии, а такие исследования как «затраты-эффективность» и «затраты-полезность» вообще не могут быть индивидуализированы в клинической практике.
Основываясь на результатах, полученных при разработке инструмента количественной оценки клинической эффективности лекарственной терапии, эту схему экстраполировали в область фармакоэкономических исследований. Результатом являлось создание инструмента, позволяющего на основании качественных показателей количественно оценивать экономическую эффективность результата фармакотерапии.
Отличием инструмента от существующих способов фармакоэкономического анализа является принципиальный отказ от расчёта косвенных затрат. Вместо этого предложено использовать показатель рациональности (Ŕ(k)), как интегральный клинический маркёр успеха/неуспеха проводимой лекарственной терапии.
Как и при анализе системы расчёта результата лекарственной терапии, мы столкнулись с необходимостью разработки специфического понятийного аппарата.
В систему определений были включены:
Выгодность (advantage – Á(e)) – экономическая эффективность лекарственной терапии, выраженная как стоимость дня жизни в эффективных рублях;
Рациональность (Rationality – Ŕ(k)) – выражаемый в баллах интегральный показатель количественной оценки клинической эффективности лекарственной терапии, характеризующий суммарный результат лечения (технология расчёта изложена в предыдущей главе);
Экономичность (profitability – Р) – показатель соотношения стоимость/активность используемого лекарственного средства или комбинации лекарственных средств.
Расчёт экономичности включает оценку для каждого препарата следующих показателей: Cv – цена упаковки; d1 – количество действующего вещества в суточной дозе; v – количество таблеток в упаковке; d – количество действующего вещества в таблетке. Формула расчёта экономичности выглядит следующим образом
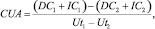
Таким образом, выгодность лечения определяется взаимодействием рациональности и экономичности. В общем виде это выглядит как:
Á(e) = Ŕ(k)×P.
Это позволило сформировать формулу расчёта количественной оценки клинической эффективности лечения в следующем виде:
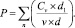
где Á(e) – выгодность; Ŕ(k) – рациональность – показатель интегральной оценки клинической эффективности лечения, выражаемый в баллах; Cv – цена упаковки каждого препарата в рублях на дату приобретения, и для него: d1 – количество действующего вещества в суточной дозе; v – количество таблеток в упаковке; d – количество действующего вещества в таблетке.
Расчёт выгодности осуществляют следующим образом. У участника исследования в начале вмешательства и через установленное исследователем количество контрольных точек оценивают и фиксируют выбранные клинические показатели проявления болезни, исследуют лабораторные показатели, выясняют оценку участником исследования своего состояния, регистрируют количество применяемых препаратов, и для каждого препарата определяют кратность приема в сутки, назначенную суточную дозу и максимальную суточную дозу, цену упаковки каждого препарата в рублях на день приобретения, количество действующего вещества в суточной дозе для каждого препарата выраженное в миллиграммах, количество таблеток в упаковке каждого препарата и количество действующего вещества в таблетке для каждого препарата выраженное в миллиграммах. При наличии факторов, отвечающих условиям O(neg), S(neg), O(pos), S(pos), соответствующему критерию присваивается 1 балл, (О(neg,pos) = 1, S(neg,pos) = 1), при отсутствии – 0 баллов (О(neg,pos) = 0, S(neg,pos) = 0). Прочие показатели (Cv – цена упаковки; d1 – количество действующего вещества в суточной дозе; v – количество таблеток в упаковке; d – количество действующего вещества в таблетке) включают в формулу в их истинных величинах.
Выгодность менее 1 балла интерпретируют как хорошую, от 1 до 10 баллов как удовлетворительную, более 10 баллов как неудовлетворительную. Оптимальное значение выгодности Á(e), стремится к нулю, а чем менее выгодна лекарственная терапия, тем большее количество негативных баллов накапливает показатель.
Критерии выгодности
лекарственной терапии
Удовлетворительная выгодность: диапазон значений Á(e), баллов: 0 ≤ Á(e) < 1; Интерпретация: используемые препараты выгодны для продолжения терапии в выбранном режиме.
Относительно удовлетворительная выгодность: диапазон значений Á(e), баллов: 1 ≤ Á(e) < 10. Интерпретация: используемые препараты недостаточно выгодны для продолжения терапии, рекомендованы замена препаратов, либо поиск более выгодной комбинации.
Неудовлетворительная выгодность: диапазон значений Á(e), баллов: 10 ≤ Á(e) < ∞. Интерпретация: используемые препараты невыгодны для продолжения терапии в выбранном режиме; необходимы замена препаратов, либо поиск более выгодной комбинации.
Мониторинг выгодности постоянной лекарственной терапии
Как и показатель рациональности Ŕ(k), показатель выгодности может быть использован для динамического мониторирования качества терапии в процессе лечения, позволяя выполнять количественную оценку результата.
Вмешательства при динамическом наблюдении на фоне постоянной лекарственной терапии включают следующие возможные варианты:
1. Величина Á(e) уменьшается по сравнению с исходной, но находится в пределах одного диапазона, например:
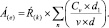
или 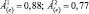
Характеристика динамики: позитивная. Интерпретация динамики для всех диапазонов: лекарственная терапия выгодна, коррекции терапии не требуется.
2. Величина Á(e) уменьшается по сравнению с исходной, при этом переходит из худшего диапазона в лучший, например:
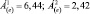
Характеристика динамики: позитивная. Интерпретация динамики для всех диапазонов: лекарственная терапия выгодна, коррекции терапии не требуется.
3. Величина Á(e) существенно не изменяется по сравнению с исходной, например:
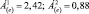
или 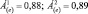
Характеристика динамики: зависит от диапазона значений. Интерпретация динамики: для первого диапазона лекарственная терапия выгодна, коррекции терапии не требуется; для второго и третьего диапазонов лекарственная терапия невыгодна; необходима коррекция терапии.
4. Величина Á(e) увеличивается по сравнению с исходной, но находится в пределах одного диапазона, например:
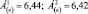
Характеристика динамики: негативная. Интерпретация динамики: лекарственная терапия невыгодна; наблюдение в динамике.
5. Величина Á(e) увеличивается по сравнению с исходной, при этом переходит из лучшего диапазона в худший, например:
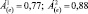
Характеристика динамики: негативная. Интерпретация динамики: лекарственная терапия невыгодна; необходима немедленная коррекция терапии.
Клинический пример мониторинга:
Больная Н. 56 лет, в течение 2 лет страдает АГ. Принимает эналаприл 20 мг 2 раза в сутки, гидрохлортиазид 25 мг 1 раз в сутки. Отмечает частые эпизоды повышения АД до 180/110 мм рт.ст. Субъективно чувствует себя плохо.
Цена упаковки эналаприла 69,0 руб., гидрохлортиазида – 58,0 руб. количество действующего вещества в суточной дозе эналаприла – 40 мг, гидрохлортиазида – 25 мг, количество таблеток в упаковке эналаприла – 40 в упаковке гидрохлортиазида – 50, количество действующего вещества в таблетке для эналаприла – 20 мг, для гидрохлортиазида – 25 мг. По формуле:
Á(e) = {32×((1 + 0 + 1)/(1 + 0 + 0)) ×
×((2×20)/(3×40) + (1×25)/(3×100))/2} ×
×([(69×40)/(40×20)] + [(58×25)/(50×25)]) =
= 5,22×4,51 = 23,54
– лечение невыгодно.
Через месяц при продолжении указанной терапии сохраняются эпизоды повышения АД до 180/110 мм рт.ст.
По формуле:
Á(e) = {32×((1 + 1 + 1)/(1 + 0 + 0)) ×
×((2×20)/(3×40) + (1×25)/(3×100))/2}×
× ([(69×40)/(40×20)] + [(58×25)/(50×25)]) =
= 7,8×4,51 = 35,18
– несмотря на неизменность цены используемых препаратов снижение выгодности в результате отсутствия клинической эффективности.
Произведена замена эналаприла на периндоприл 4 мг (стоимость упаковки 214 рублей, 30 таблеток по 4 мг), гидрохлортиазида на индапамид 1,5 мг (стоимость упаковки 160 рублей, 30 таблеток по 1,5 мг), добавлен амлодипин 5 мг (стоимость упаковки 588 рублей, 30 таблеток по 10 мг).
Через месяц: стойкое снижение АД до целевых значений, прекращение кашля.
По формуле:
Á(e) = {12×((1 + 0 + 0)/(1 + 0 + 1))×
× ((1×4)/(3×16) + (1×1,5)/(3×2,5) +
+ (1×5)/(3×20))/3}×([(214×4)/(30×4)] +
+ [(160×1,5)/(30×1,5)] +)] +
+[(588×5)/(30×10)]) = 0,06×22,26 = 1,34
– лечение стало более выгодным (повышение выгодности до удовлетворительной). Вывод: замена препаратов обоснована.
