Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания
КЛИНИЧЕСКИЕ ПРИМЕРЫ С ДРЕНИРОВАНИЕМ ПОСЛЕОПЕРАЦИОННОЙ РАНЫ ПО РАЗРАБОТАННОЙ МЕТОДИКЕ
БОЛЬНАЯ А.А., 60 лет, находилась в кардиохирургическом отделении с 08.01.13 г. по 20.03.13 г.
Поступила в отделение с жалобами на одышку при ускорении темпа ходьбы, подъёме до 2-го этажа. Перебои в работе сердца, сердцебиение с неправильным ритмом. Эпизодически отёки нижних конечностей, повышение АД до 220/100 мм рт.ст.
На контрольном Д-ЭХО-КС от 08.01.13 г. Митральный клапан: ФКМК – 41 мм, митральное отверстие щелевидной формы, выраженный стеноз МК, площадь МО по периоду полуспада градиента 1,1 см2, максимальный градиент на МК 14,0 мм рт.ст., планиметрически 1,0 см2. MP 1 ст. ТК, ЛК, АК не изменены. ФК ТК 33 мм, не расширено. ТР 1 ст. Среднее давление в ЛА 24,6 мм рт.ст. – невыраженная легочная гипертензия. Систолическое давление в ЛА по ТР 37,0 мм рт.ст. Левое предсердие 50?58?53 мм – невыраженная дилатация. Левый желудочек: Морфометрия: КДР 51 мм, КСР 34 мм, КДО 125 мл, КСО 47 мл, УО 77 мл, ФВ 62 %, ФУ 34 %. Контрактильность миокарда нормальная.
Клинический диагноз: Хроническая ревматическая болезнь сердца. Выраженный стеноз митрального клапана, кальциноз митрального клапана 1 ст. Дилатация предсердий. Относительная недостаточность трикуспидального клапана 2 степени. Постоянная форма фибрилляции предсердий. Кардиоэмболический синдром – тромбоз артерий левой голени от 08.2012 г. Артериальная гипертензия 2 степени, 2 ст., риск 3. ХСН – 2А, 3 ФК.
Состояние после операции протезирование митрального клапана механическим протезом «МедИнж-2» № 29, аннулопластики трикуспидального клапана по De-Vega, перевязки ушка левого предсердия в условиях искусственного кровообращения от 10.01.2013 г. Реостеосинтез грудины 11.02.2013 г.
Длительно незаживающая послеоперационная рана.
Госпитальная двухсторонняя пневмония (15.02.2013 г.).
Варикозная болезнь вен нижних конечностей. ЖКБ. Калькулёзный холецистит.
10.01.2013 г. – Операция: Срединная стернотомия. Протезирование МК механическим протезом «МедИнж-2» № 29, аннулопластика ТК по De-Vega, перевязка ушка ЛП в условиях искусственного кровообращения и фармакохолодовой кардиоплегии.
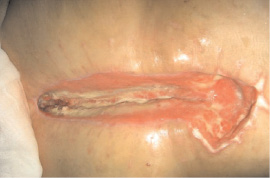
Рис. 3. Больная А.А. Несостоятельность швов грудины.
Остеомиелит грудины. Длительно незаживающая постстернотомная рана
Послеоперационный период осложнился длительно незаживающей постстернотомной раной, несостоятельностью швов грудины с явлениями остеомиелита грудины и расхождением краев. Ежедневно два раза в сутки проводились перевязки с бетадином, гипертоническим раствором, мазью «Левомеколь», применялись дополнительно литические ферменты на рану. У больной отмечались выраженные болевые ощущения в области постстернотомной раны в течение всего послеоперационного периода до этапа операции реостеосинтеза грудины, что требовало ежедневного дополнительного обезболивания внутримышечным введением ненаркотических анальгетиков.
11.02.2013 г. – Операция: Реостеосинтез грудины. Наложение вторичных швов.
После снятия вторичных швов, в средней трети раны произошло расхождение краев на расстоянии около 2 см.
На момент выписки 20.03.2013 г. в средней трети сохранялся незначительный дефект, размером 2?2 см, глубиной 1 см. Дно и стенки раны были образованы грануляционной тканью, выполнялись перевязки с мазью «Левомеколь». Дальнейшее лечение рекомендовано у хирурга по м/ж.
Продолжительность послеоперационного периода составила 69 койко-дней.
БОЛЬНОЙ П.А., 45 лет, находился в кардиохирургическом отделение с 19.04.13 по 27.05.13 г.
Поступил в отделение с жалобами на одышку при минимальной ФН, усиливающуюся в горизонтальном положении, кашель с небольшим количеством слизистой мокроты, тяжесть в прекардиальной области, перебои в сердце.
На контрольном Д-ЭХО-КС от 19.04.2013 г. Митральный клапан: ФКМК 41 мм, ЗСМК имеет свободный флотирующий дистальный отдел, в области тела пролабирует больше 9 мм, створки несколько утолщены, MP эксцентрическая скоростная турбулентная вдоль ПСМК 4 ст. ТК, ЛК не изменены. ФК ТК 29 мм. Правые отделы сердца: ПЖ 20 мм, ПП 46?41 мм. Ствол ЛА 32 мм. Систолическое давление по трикуспидальной регургитации в ЛА около 70,0 мм рт.ст. Аорта 31 мм в восходящем отделе, АК 17 мм. Максимальный градиент в мм рт.ст.: трансаортальный – 5,2, скорость – 1,1 м/с. Левое предсердие 47 мм. Левый желудочек: КДР 66 мм, КСР 40 мм, КДО 226 мл, КСО 71 мл, УО 155 мл, ФВ 69 %, ФУ 39 %. МЖП в диастолу – 8,0 мм, ЗСЛЖ в диастолу – 9,0 мм. Контрактильность миокарда нормальная. Диастолическая функция не нарушена. Перикард не изменен. Локальная сократимость не нарушена.
Клинический диагноз: Посттравматический отрыв хорд митрального клапана. Митральная недостаточность 4 ст. Дилатация предсердий, левого желудочка. Высокая легочная гипертензия. Относительная недостаточность трикуспидального клапана 2–3 степени. Артериальная гипертензия 2 степени. ХСН 2-А, 4 ФК.
Состояние после операции протезирования митрального клапана механическим протезом «МедИнж-2» № 29, аннулопластики трикуспидального клапана по De-Vega в условиях искусственного кровообращения и фармакохолодовой кардиоплегии (от 24.04.2013 г.). Гемодинамически значимые пароксизмы трепетания предсердий 1 типа в послеоперационном периоде, восстановление синусового ритма ЧПЭС ЛП (06.05.2013 г.).
Длительно незаживающая послеоперационная рана.
24.04.2013 г. – Операция: Срединная стернотомия. Протезирование митрального клапана механическим протезом «МедИнж-2» № 29, аннулопластика трикуспидального клапана по De-Vega в условиях искусственного кровообращения и фармакохолодовой кардиоплегии.
Послеоперационный период осложнился длительно незаживающей постстернотомной раной, несостоятельностью швов грудины, расхождением краев грудины. Ежедневно два раза в сутки проводились перевязки с бетадином, гипертоническим раствором, мазью «Левомеколь», применялись дополнительно литические ферменты на рану. У больного отмечались выраженные болевые ощущения в области постстернотомной раны в течение всего послеоперационного периода до этапа операции реостеосинтеза грудины, что требовало ежедневного дополнительного обезболивания внутримышечным введением ненаркотических анальгетиков.
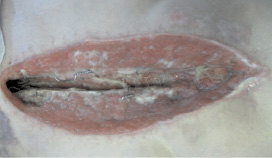
Рис. 4. Больной П.А. Несостоятельность швов грудины.
Длительно незаживающая постстернотомная рана
14.05.2013 г. – Операция: Реостеосинтез грудины, наложение вторичных швов.
27.07.2013 г. больной выписался домой в удовлетворительном состоянии под наблюдение кардиолога по месту жительства.
Продолжительность послеоперационного периода составила 33 койко-дня.
БОЛЬНОЙ Ф.Ш., 60 лет, находился на обследовании и лечении в кардиохирургическом отделении с 28.10.2010 г. по 25.12.2010 г.
Поступил в отделение с жалобами на давящие, колющие боли в области сердца, одышку при умеренной физической нагрузке, повышение АД до 160 мм рт.ст.
На контрольном Д-ЭХО-КС от 28.10.2010 г. Клапаны сердца: АК, ТК, ЛК не изменены. МК: морфологических изменений не выявлено, признаки отрыва хорд МК с флотирующей ЗСМК. ФКМК – 41 мм, MR – 4 степени. TR – 1 степени. ЛR – 1 степени. Правые отделы сердца не расширены: ПЖ – 29 мм, ПП 47?37 мм. Ствол ЛА 38 мм. Среднее давление по Kitabatake – 31,9 мм рт.ст. – умеренная лёгочная гипертензия. Аорта 34 мм в восходящем отделе, её стенки уплотнены, утолщены. Дуга аорты 26 мм. АК 24 мм. Максимальный градиент в мм рт.ст.: трансаортальный – 5,0, скорость – 1,1 м/с. Левое предсердие 40 мм. Левый желудочек: КДР 64 мм, КСР 40 мм, КДО 205 мл, КСО 71 мл, УО 134 мл, ФВ 66 %, ФУ 37 %. МЖП в диастолу – 11,0 мм, ЗСЛЖ в диастолу – 10,0 мм. Контрактильность миокарда нормальная. Диастолическая функция не нарушена. Перикард не изменен. Локальная сократимость в покое не нарушена.
Клинический диагноз: Отрыв хорд задней створки митрального клапана травматического генеза (1985 г.). Митральная недостаточность 4 степени. Выраженная дилатация камер сердца. Относительная трикуспидальная недостаточность 2 степени. Легочная гипертензия. ХСН-2А.
Состояние после операции срединной стернотомии, протезирования митрального клапана механическим протезом «МедИнж-2» № 29, аннулопластики трикуспидального клапана по De-Vega в условиях искусственного кровообращения и фармакохолодовой кардиоплегии (02.11.2010 г.). Рестернотомия, гемостаз (02.11.2010 г.).
Осложнения: Вялотекущий послеоперационный медиастинит. Частичная несостоятельность целостности грудины. Состояние после остеосинтеза грудины с проточно-промывным дренированием переднего средостения (11.11.2010 г.).
Сопутствующий: Сахарный диабет 2 тип, средняя степень тяжести, субкомпенсация.
02.11.2010 г. – Операция: Срединная стернотомия. Протезирование митрального клапана механическим протезом «МедИнж-2» № 29, аннулопластика трикуспидального клапана по De-Vega в условиях искусственного кровообращения и фармакохолодовой кардиоплегии.
В раннем послеоперационном периоде по дренажам из полости перикарда и переднего средостения отделялось повышенное количество геморрагической жидкости (900 мл за первые 5 часов после операции), что потребовало экстренной рестернотомии и гемостаза, при котором хирургического источника кровотечения выявлено не было.
В последующем послеоперационный период осложнился явлениями вялотекущего медиастинита, частичной несостоятельностью целостности грудины, расхождением краев послеоперационной раны. Ежедневно два раза в сутки проводились перевязки с бетадином, гипертоническим раствором, мазью «Левомеколь», применялись дополнительно литические ферменты на рану. 12.11.10 г. – Анализ на флору и чувствительность к антибиотикам рана: staphylococcus haemolyticus. У больного отмечались выраженные болевые ощущения в области постстернотомной раны в течение всего послеоперационного периода до этапа операции реостеосинтеза грудины, что требовало ежедневного дополнительного обезболивания внутримышечным введением ненаркотических анальгетиков.
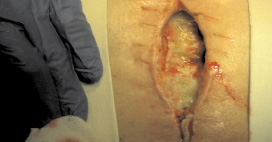
Рис. 5. Больной Ф.Ш. Несостоятельность швов грудины.
Медиастинит. Длительно незаживающая постстернотомная рана
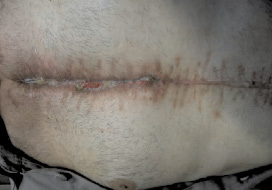
Рис. 6. Больной Ф.Ш. Постстернотомная рана зажила
вторичным натяжением после реостеосинтеза грудины
и проточно-промывного дренирование переднего средостения
11.11.2010 г. – Операция: Реостеосинтез грудины. Проточно-промывное дренирование переднего средостения. Наложение вторичных швов.
25.12.2010 г. больной в удовлетворительном состоянии выписался домой под наблюдение кардиолога по месту жительства.
Продолжительность послеоперационного периода составила 48 койко-дней.
БОЛЬНОЙ Н.А., 39 лет, находился в кардиохирургическом отделение с 15.07.2013 по 02.08.2013 г.
Поступил в отделение с жалобами на давящие боли за грудиной при ускорении темпа ходьбы, сопровождаемые слабостью, купируемые нитроспреем через 1–2 мин. Одышка при подъёме до 3-го этажа, периодически головные боли, головокружение, быструю утомляемость, общую слабость.
26.04.13 – Коронарография: Тип кровоснабжения миокарда сбалансированный. Ствол ЛКА – норма. ПМЖВ – 85 % бифуркационный стеноз проксимального сегмента. ОА – 70 % стеноз устья ВТК.
Клинический диагноз: ИБС. Стенокардия напряжения 3 ФК. ПИКС (острый инфаркт миокарда без з. Q передней стенки от 29.03.13 г.). 85 % бифуркационный стеноз ПМЖВ, 70 % стеноз ВТК по данным КАГ от 26.04.2013 г. ХСН – 1 ФК.
Состояние после операции: Маммарокоронарное шунтирование передней нисходящей артерии, аортокоронарное шунтирование задней боковой ветви огибающей артерии в условиях искусственного кровообращения (17.07.13 г.).
Ожирение 2 ст. Дислипидемия.
Длительно незаживающая послеоперационная рана.
17.07.2013 г. – Операция: Маммарокоронарное шунтирование передней нисходящей артерии, аутовенозное аортокоронарное шунтирование задней боковой ветви огибающей артерии в условиях искусственного кровообращения и фармакохолодовой кардиоплегии.
Послеоперационный период осложнился развитием серомы в средней трети послеоперационной раны. Ежедневно два раза в сутки проводились перевязки с раствором бетадина, гипертоническим раствором, мазью «Левомеколь». Больного постоянно беспокоили умеренные боли в области постстернотомной раны на протяжении всего раннего послеоперационного периода.
25.07.2013 г. – Выполнено наложение вторичных швов на длительно незаживающую постстернотомную рану.
02.08.2013 г. больной в удовлетворительном состоянии выписался домой под наблюдение кардиолога, хирурга по месту жительства.
Продолжительность послеоперационного периода составила 16 койко-дней.
На данном клиническом примере видно, что стандартное ведение послеоперационного периода не исключило возникновение серомы послеоперационной раны.
БОЛЬНОЙ Ф.А., 56 лет, находился в кардиохирургическом отделение с 26.09.13 г. по 28.10.13 г.
Поступил в отделение с жалобами на одышку при ходьбе в спокойном темпе на 50 метров, подъёме на 1 пролёт лестницы; давящие, сжимающие боли за грудиной при ходьбе в ускоренном темпе на расстояние 50–70 метров, купирующиеся приемом нитросорбида и в состоянии покоя; учащенное сердцебиение периодически; кашель со слизистой мокротой, которая отхаркивается с небольшим затруднением; периодически дистанционные свистящие хрипы в груди; повышение артериального давления максимально до 160/90 мм рт.ст.
20.09.2013 г. – Коронарография: тип кровоснабжения миокарда сбалансированный. Ствол ЛКА – норма. 75 % стеноз устья ПМЖВ, 80 % в среднем сегменте. 80 % стеноз ОА.
Клинический диагноз: ИБС. Стенокардия напряжения 3 функционального класса. Перенесенный острый инфаркт миокарда от 23.10.09 г., тромболизис актилизе 23.10.09 г. Гемодинамически значимые стенозы ПНА, ОА по данным КАГ от 20.09.2013 г.
Состояние после операции – маммарокоронарное шунтирование передней нисходящей артерии, аортокоронарное шунтирование ветви тупого края огибающей артерии в условиях искусственного кровообращения от 02.10.2013 г.
Артериальная гипертония 2 степени, 3 стадии, риск 4. Атеросклероз аорты и её ветвей. ХСН – 2А.
Длительно незаживающая послеоперационная рана.
02.10.2013 г. – Операция: Срединная стернотомия. Маммарокоронарное шунтирование передней нисходящей артерии, аортокоронарное шунтирование ветви тупого края огибающей артерии в условиях искусственного кровообращения и фармакохолодовой кардиоплегии.
Послеоперационный период осложнился развитием серомы в нижней трети послеоперационной раны. Ежедневно два раза в сутки проводились перевязки с раствором бетадина, гипертоническим раствором, мазью «Левомеколь». У больного отмечались выраженные болевые ощущения в области постстернотомной раны в течение 18 дней после операции, что требовало ежедневного дополнительного обезболивания внутримышечным введением ненаркотических анальгетиков. Послеоперационная рана в области серомы зажила вторичным натяжением.
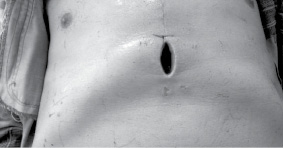
Рис. 7. Больной Фадеев Е.А. Серома послеоперационной раны,
расхождение краев раны
На данном клиническом примере видно, что стандартное ведение послеоперационного периода не исключило возникновение серомы послеоперационной раны.
28.10.2013 г. больной в удовлетворительном состоянии выписался домой под наблюдение кардиолога, хирурга по месту жительства. Продолжительность послеоперационного периода составила 26 койко-дней.