
Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания
Вариант №7
Ситуационная задача № 1.7
Больной 33 года заболел остро: внезапно повысилась температура до 39 °С, появился озноб, влажный кашель с небольшим количеством мокроты гнойного характера, потливость в вечернее время, одышка, боли в левой половине грудной клетки, усиливающиеся при дыхании. В течение 2 недель отмечал нарастание слабости, снижение массы тела
на 12 кг. Контакт с больными туберкулезом имел в местах лишения свободы 3 года назад. По скорой помощи поступил в терапевтическое отделение ЦРБ, где на обзорной рентгенограмме органов грудной клетки отмечается тотальное затемнение правого легкого с полостями распада и очагами отсева в левое легкое.
Анализ мокроты по Циль-Нильсену: КУМ ++.
Переведен в противотуберкулезный стационар. При поступлении: состояние средней степени тяжести. Температура до 37,5 °С. Кожные покровы влажные, акроцианоз.
Пальпируются увеличенные подмышечные лимфоузлы до 1 см, безболезненные.
Перкуторно: справа сзади до средней трети лопатки и спереди до III ребра – укорочение лѐгочного звука. Аускультативно: бронхиальное дыхание справа и разнокалиберные влажные хрипы. Тоны сердца ясные, ритмичные. Тахикардия. АД – 90/60 мм рт.ст. Печень выступает из-под края реберной дуги на 2 см, безболезненная. Снижение диуреза. В клиническом анализе крови: гемоглобин – 102 г/л, эритроциты – 4,1×1012/л; цветовой показатель – 0,75; лейкоциты – 11,8×109/л, эозинофилы – 8 %, палочкоядерные нейтрофилы – 52 %, сегментоядерные нейтрофилы – 21 %, лимфоциты – 8 %, моноциты – 12 %, СОЭ – 54 мм/ч. Люминесцентная микроскопия: КУМ +++. ПЦР: МБТ комплекс обнаружен. На обзорной рентгенограмме легких отмечается тотальное затенение правого легкого средней интенсивности, негомогенной структуры, содержащей много мелких и средних полостей распада и множественные очаги в нижней доле справа и в верхней доле слева. Смещение органов средостения вправо. Высокое стояние купола диафрагмы.
Задание к задаче № 1.7
1. Предварительный диагноз.
2. Какие методы исследования необходимы в данном случае?
3. С какими заболеваниями следует провести дифференциальный диагноз?
4. Какие осложнения возможны у данного больного?
5. Укажите принципы лечения пациента в данной ситуации.
Ситуационная задача № 2.7
Больная 30 лет, с подчелюстным и шейным лимфаденитом, получала антибиотики широкого спектра действия и физиотерапевтическое лечение, после чего состояние ухудшилось, увеличились размеры лимфатических узлов, усилились симптомы интоксикации.
При осмотре: состояние относительно удовлетворительное. Кожные покровы и видимые слизистые бледные, влажные.
При пальпации лимфатические узлы подвижны, плотно-эластичной консистенции, болезненные. При пальпации и перкуссии органов грудной клетки изменений не выявлено. При аускультации: везикулярное дыхание по всей поверхности легких, хрипов нет. По остальным органам и системам без патологии. Общий анализ крови: гемоглобин – 140 г/л, лейкоциты – 9,8×109/л, палочкоядерные нейтрофилы – 7 %, сегментоядерные нейтрофилы – 40 %, лимфоциты – 41 %, моноциты – 12 %, СОЭ – 27 мм/ч.
Микроскопия мокроты по Циль – Нильсену – КУМ отрицательный.
Проба Манту 2 ТЕ ППД-Л – папула 20 мм. Диаскинтест – папула 15 мм. Направлена в противотуберкулезный диспансер. При обследовании: УЗИ – увеличение подчелюстных, шейных лимфоузлов до 3 см.
Люминесцентная микроскопия материала из лимфоузла после пункции: КУМ+. На обзорной рентгенограмме органов грудной клетки патологии не выявлено.
Задание к задаче № 2.7
1. Предварительный диагноз.
2. Какие методы исследования необходимы в данном случае?
3. С какими заболеваниями следует провести дифференциальный диагноз?
4. Какие осложнения возможны у данного больного?
5. Укажите принципы лечения пациента в данной ситуации.
Ситуационная задача № 3.7
Больная 35 лет поступила в противотуберкулезный стационар с жалобами на кашель, слабость. В течение 4 месяцев отмечает недомогание, слабость, потливость, повышение температуры до 37,3–37,5 °С. При поступлении: состояние средней степени тяжести, температура тела – 37,2 °С. Астенического телосложения, пониженного питания, кожные покровы бледные. Периферические лимфоузлы не изменены. Грудная клетка цилиндрическая. Перкуторный звук над всеми отделами легочный. При аускультации ослабленное везикулярное дыхание в верхней доле левого легкого, хрипов нет. Границы сердца не изменены. Тоны ясные, ритмичные, шумов нет. Пульс – 72 удара в минуту. АД – 120/80 мм рт.ст. По остальным органам и системам патологии не выявлено. В мокроте методом бактериоскопии и посевом МБТ обнаружены. Анализ мочи без патологии.
Рентгенологически в левом легком на уровне II–III ребер округлая, с нечеткими контурами, средней интенсивности фокусная тень размером 3,0×3,5 см с участком просветления в центре и дорожкой к корню. Реакция Манту с 2 ТЕ ППД-Л – папула 10 мм.
Диаскинтест – папула 12 мм.
Задание к задаче № 3.7
1. Предварительный диагноз.
2. Обоснуйте поставленный диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Назначьте схему лечения для данного заболевания.
5. С какими заболеваниями следует провести дифференциальный диагноз?
Ситуационная задача № 4.7
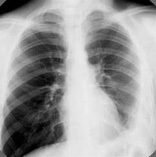
Больной 20 лет, студент, поступил в терапевтическое отделение городской больницы с жалобами на боли в левой половине грудной клетки, одышку, повышение температуры до 39 °С.
Анамнез: в течение трех месяцев отмечал повышенную утомляемость, слабость, похудание, повышение температуры до субфебрильных цифр, колющие боли под левой лопаткой, которые расценивались как невралгия. Самочувствие ухудшилось резко после переохлаждения, появились сухой кашель, одышка при небольшой нагрузке, боли и тяжесть в грудной клетке, связанные с дыханием, повысилась температура. Год назад имел контакт с родственником, больным туберкулезом, выделяющим МБТ(+).
При осмотре: состояние средней тяжести. Бледность, одышка с ЧД – 30 в минуту в покое. Пульс – 110 ударов в минуту, удовлетворительного наполнения. Тоны сердца чистые. Левая половина грудной клетки отстает в акте дыхания, межреберные промежутки сглажены. Отмечается укорочение перкуторного звука над нижними отделами левого лѐгкого, голосовое дрожание ослаблено, дыхание в этих отделах не прослушивается. Со стороны органов брюшной полости – без особенностей.
Клинический анализ крови: гемоглобин – 120 г/л, эритроциты – 4,8×1012/л, лейкоциты – 5,0×109/, палочкоядерные нейтрофилы – 8 %, сегментоядерные нейтрофилы – 66 %, эозинофилы – 1 %, лимфоциты – 18 %, моноциты – 7 %, СОЭ – 35 мм/ч.
Общий анализ мочи: без патологии. Иммунологические тесты: реакция Манту с 2 ТЕ ППД-Л – папула 17 мм. Диаскинтест – папула 15 мм.
Обзорная рентгенограмма грудной клетки: отмечается гомогенное затенение нижних отделов левого легочного поля и реберно-диафрагмального синуса. Затенение имеет косую верхнюю границу, идущую сверху вниз и снаружи внутрь.
Задание к задаче № 4.7
1. Сформулируйте предварительный диагноз.
2. Обоснуйте предварительный диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Какие лабораторные данные исследования плевральной жидкости будут в пользу туберкулезной этиологии плеврита у этого больного.
5. Назначьте режим химиотерапии при отсутствии МБТ в патологическом материале.
Ситуационная задача № 5.7
Больной 30 лет доставлен в туберкулезную больницу бригадой скорой медицинской помощи с приема в районном противотуберкулезном диспансере, куда пациент обратился в связи с ухудшением самочувствия: появление упорного, надсадного кашля, выделение обильной гнойной мокроты с прожилками темной крови, общая слабость, потеря 15 кг массы тела за 4 месяца, появление выраженной одышки при увеличении физической нагрузки, сердцебиение, периодическое повышение температуры тела до 37,4–37,6 °С.
Рос и развивался нормально. Женат. Имеет 4 детей. Материальные и жилищные условия жизни удовлетворительные.
Работает водителем-дальнобойщиком. Наличие хронических заболеваний отрицает. В детстве болел ветряной оспой, краснухой.
История заболевания. 1,5 года назад обратился с жалобами к участковому терапевту по поводу слабости, кашля с мокротой, повышения температуры.
При ФГ были выявлены изменения в верхней доле правого легкого.
Отправлен на дообследование в противотуберкулезный диспансер, где по результатам обследования был установлен диагноз «Инфильтративный туберкулез верхней доли правого легкого в фазе распада МБТ(+)». В течение 3 месяцев лечился по 1 режиму химиотерапии.
В результате лечения достигнута положительная динамика в виде стойкого абацилирования, рассасывания инфильтративных изменений в верхней доле правого легкого, закрытия полости распада.
Переведен на фазу продолжения лечения противотуберкулезными препаратами.
По данным диспансера лечение не соблюдал.
Препараты принимал беспорядочно, на обследования не являлся, работал по профессии.
Настоящий статус. Общее состояние средней степени тяжести, пониженного питания (рост – 181 кг, вес – 60 кг). Кожные покровы бледные. Периферические лимфоузлы не увеличены. Мышцы, суставы, костная система не изменены. Отеков нет.
Температура тела – 37,8 °С. Грудная клетка конической формы, правая ее половина отстает при дыхании. Над правым верхним легочным полем определяется укорочение перкуторного звука. При аускультации в области укорочения выслушиваются бронхиальное дыхание, мелкопузырчатые влажные хрипы. ЧДД в покое – 20 в 1 минуту.
Тоны сердца приглушены, акцент II тона над легочной артерией. Пульс ритмичный, удовлетворительного наполнения, 107 ударов в минуту. АД – 110/70 мм рт.ст.
Обследование органов пищеварения, мочеполовой и нервной системы патологии не выявило. Температура тела у больного нормальная.
Лабораторные и инструментальные исследования
В общем анализе крови: гемоглобин – 138 г/л; эритроциты – 4,0×1012/л; лейкоциты – 11×109/л, лимфоциты – 7 % эозинофилы – 2 % СОЭ – 50 мм/ч. Мокрота слизисто-гнойная, эритроциты, методом микроскопии выявлены КУМ +++. Моча соломенно-желтого цвета, удельный вес – 1015, белка нет, глюкозы нет, в осадке – 1–2 лейкоцита в поле зрения.
На ЭКГ: синусовая тахикардия – 102 в минуту, вертикальное положение ЭОС, Р – pulmonale.
Обзорная рентгенограмма органов грудной полости: легочный рисунок обогащен и деформирован.
В правом верхнем легочном поле определяется кольцевидное просветление неправильной формы со стенками толщиной 4–6 мм, размерами 3,5×3,0 см, мягкие очаговые тени вокруг просветления, местами сливающиеся в фокусы. От просветления к корню легкого прослеживается отводящая дорожка. Правый корень подтянут кверху. Отмечаются плевроапикальные наложения справа. Слева в нижней доле группа очаговых теней малой интенсивности.
Задание к задаче № 5.7
1. Предположительный диагноз.
2. Обоснуйте поставленный диагноз.
3. Обоснуйте осложнения основного заболевания.
4. Составьте и обоснуйте план дополнительного обследования пациента.
5. Назначьте схему лечения с учетом осложнений заболевания.
Ситуационная задача № 6.7
Больной 28 лет. Заболел остро с подъема температуры тела до 38 °5С. Жалуется на боль в правой половине грудной клетки при глубоком вдохе, кашель со скудноотделяемой мокротой слизисто-гнойного характера, слабость, потливость. В течение двух месяцев отмечает нарастание слабости, снижение аппетита, покашливание.
При обследовании в стационарных условиях кожные покровы обычной окраски и влажности.
Аускультативно: везикулярное дыхание, в нижних отделах правого легкого выслушиваются влажные хрипы.
Перкуторно: притупление легочного звука в области нижней доли правого легкого.
Рентгенологически определяется затемнение в нижней доле правого легкого с нечеткими контурами, негомогенное, средней интенсивности, в котором отмечаются участки просветления. В окружающей легочной ткани имеются множественные очаги бронхогенного обсеменения.
Иммунологические тесты: реакция Манту с 2 ТЕ ППД-Л – папула 9 мм. Диаскинтест – папула 12 мм.
Методом микроскопии КУМ в мокроте не найдены.
Больному была произведена диагностическая фибробронхоскопия: слева – бронхи в норме, справа – в просвете нижнедолевого бронха отделяемое слизисто-гнойного характера в умеренном количестве. Слизистая умеренно гиперемирована. В промывных водах бронхов методом посева обнаружены МБТ.
Задание к задаче № 6.7
1. Предположительный диагноз.
2. Обоснуйте поставленный диагноз.
3. С какими заболеваниями следует провести дифференциальный диагноз?
4. Обоснуйте факт бактериовыделения в данном случае.
5. Какое лечение должно быть назначено в данном случае?
Ситуационная задача № 7.7
Больной 58 лет. Поступил в противотуберкулезный диспансер для дифференциальной диагностики патологических образований, выявленных в легких.
Жалобы на незначительную одышку, кашель с небольшим количеством мокроты сероватого цвета. В анамнезе контакт с больным туберкулезом легких.
Объективно: правильного телосложения, удовлетворительного питания. Кожные покровы чистые. Периферические лимфатические узлы не увеличены. В легких дыхание жестковатое, сухие хрипы. Число дыханий – 26 в мин. Тоны сердца приглушены, ритмичные. Пульс – 98 в 1 мин.
На обзорной рентгенограмме легких: по всему протяжению с обеих сторон множественные полиморфные очаги, некоторые из них с четкими контурами, значительной интенсивности, расположены в средних и нижних отделах легких. Корни легких уплотнены, определяются увеличенные внутригрудные лимфотические узлы. На томограмме подтверждается наличие полиморфных очагов, в корнях увеличенные конгломераты лимфатических узлов с выраженной краевой кальцинацией.
В гемограмме – лимфопения, моноцитоз, СОЭ – 15 мм/ч.
Реакция на пробу Манту с 2 ТЕ ППД-Л – папула 17 мм в диаметре. Диаскинтест – папула 15 мм.
В мокроте методом микроскопии и ПЦР обнаружены МБТ.
Задание к задаче № 7.7
1. Какие данные анамнеза необходимо выяснить у больного?
2. Установите предварительный клинический диагноз.
3. Какие данные помогли в установлении диагноза?
Ситуационная задача № 8.7
Больная 30 лет. Обратилась к терапевту с жалобами на одышку, сердцебиение, кашель с мокротой.
Объективно: больная удовлетворительного питания, кожные покровы бледные, акроцианоз. В легких дыхание ослаблено в нижних отделах, здесь же в большом количестве влажные хрипы.
Число дыханий – 28 в 1 мин, пульс – 104 в 1 мин, АД – 130/80 мм рт.ст. Живот мягкий, печень выступает из-под реберной дуги на 2,0 см, мягкая, несколько болезненная. У больной периферические отеки.
Произведена обзорная рентгенограмма легких в прямой проекции – в нижних отделах легких мономорфные очаговые тени с четкими контурами, в других отделах легких очаговых и инфильтративных изменений не выявлено. Талия сердца сглажена, левый желудочек расширен. После обследования больная направлена на консультацию к фтизиатру.
Задание к задаче № 8.7
1. Какое заболевание заподозрил терапевт у больной? Почему?
2. О какой патологии у больной предполагаете?
3. Какие данные помогли в этом?
Ситуационная задача № 9.7
Больная 60 лет. Поступила в противотуберкулезный диспансер с впервые выявленным туберкулезом легких. Клинический диагноз: диссеминированный туберкулез легких, фаза распада, локализация каверны в верхней доле правого легкого, МБТ(+).
Больная страдает ишемической болезнью сердца. Начато лечение противотуберкулезными препаратами: стрептомицин, изониазид, этионамид.
На фоне лечения у больной появились боли в области сердца сжимающего характера, с иррадиацией в левую лопатку и ключицу. Боли отмечает не только при физической нагрузке, но и в покое.
Задание к задаче № 9.7
1. Укажите причины, вызывающие ухудшение состояния больной.
2. Какова врачебная тактика в отношении больной?
Ситуационная задача № 10.7
Больной 43 года. Находится на лечении по поводу рецидива диссеминированного туберкулеза легких в фазе распада, с локализацией каверны в верхней доле правого легкого, МБТ(+).
Рецидив туберкулеза легких развился через 5 лет после окончания основного курса лечения, который был эффективным. В течение 4 лет страдает язвенной болезнью желудка, 2 года назад перенес инфаркт миокарда.
После основного курса лечения к врачам не обращался, сезонные курсы химиотерапии не назначали.
Задание к задаче № 10.7
1. Какие факторы способствовали развитию рецидива туберкулеза легких у больного?
2. Какие выявлены дефекты в работе участкового фтизиатра?
