
Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания
Вариант №9
Ситуационная задача № 1.9
Ребенок 6 лет на приеме у педиатра. При очередной постановке пробы Манту с 2 ТЕ ППД-Л размеры папулы увеличились до 17 мм. Год назад папула была 8 мм. Со слов матери ребенка, в семье все здоровы. Ребенок развивается в соответствии с возрастом.
Задание к задаче № 1.9
1. Дайте оценку пробе Манту 2 ТЕ ППД-Л в возрасте ребенка 6 лет.
2. Определите тактику дальнейшего ведения ребенка и членов семьи.
Ситуационная задача № 2.9
Больной 25 лет поступил в клинику с подозрением на кавернозный туберкулез. Острое начало заболевания. При дыхании отмечался гнилостный запах изо рта. При исследовании мазка мокроты КУМ не обнаружены. На рентгенограмме органов грудной полости обнаружена в верхней доле правого легкого в 3 сегменте полость размером 4,5×5,0 см. с горизонтальным уровнем жидкости. Вокруг легочная ткань интактна. Левое легкое прозрачное, патологические изменения не выявлены.
Задание к задаче № 2.9
1. С какими заболеваниями провести дифференциальную диагностику?
2. Какие дополнительные исследования необходимо назначить пациенту для установления диагноза?
3. Консультации каких врачей необходимы?
Ситуационная задача № 3.9
Пациентка 18 лет, студентка. Два месяца назад появилась умеренная слабость, часто во второй половине дня повышалась температура тела до 37,3–37,6 °С, две недели назад стала отмечать небольшую боль в правой половине грудной клетки. В анамнезе контакт с пациентами, страдающими туберкулезом не установлен. В детстве перенесла пневмонию. Флюорографически обследовалась ежегодно, патологии в легких не определялось.
Объективно: пациентка удовлетворительного питания. Кожные покровы чистые. В подмышечных областях мелкие плотные лимфоузлы до 0,5 см в диаметре. В правом легком в нижнем отделе укорочение перкуторного тона, здесь же дыхание не прослушивается, тоны сердца приглушены, тахикардия. Температура тела 38 °С. Проба Манту
с 2 ТЕ ППД-Л – 23 мм. Гемограмма: СОЭ – 35 мм/ч, л – 9,8×109/л, п-я нейтроф. – 12 %. МБТ в мокроте микроскопически и методом посева не обнаружены. Рентгенограмма: в третьем сегменте правого легкого определяется фокус инфильтрации размером около 2 см в диаметре неоднородного характера с «дорожкой» к корню. Корень правого легкого расширен с нечеткими наружными контурами. В реберно-диафрагмальном синусе определяется небольшое количество жидкости. В левом легком изменений не выявлено.
Задание к задаче № 3.9
1. Установите предварительный диагноз.
2. Обоснуйте диагноз.
Ситуационная задача № 4.9
Больной 28 лет. Беспокоит слабость, потливость, боль в правой половине грудной клетки, усиливающаяся при дыхании, субфебрильная температура тела. Состояние ухудшилось после переохлаждения. ЧДД – 28 в 1 мин, PS – 100 в 1 мин. Правая половина грудной клетки отстает при дыхании, перкуторный звук укорочен спереди от 4 ребра и ниже, сзади – от угла лопатки. Над этой зоной дыхание не прослушивается. Печень не увеличена. Анализ крови: Hb – 13,4 г/л, лейкоциты – 7,6×109,
э – 2, п – 1, с – 60, л – 27, м – 10, СОЭ – 30 мм/ч. Проба Манту
2 ТЕ ППД-Л – папула 22 мм, Диаскинтест – папула 15 мм. Рентгенологически: справа от III межреберья до диафрагмы интенсивное гомогенное затенение с вогнутой верхней границей. Тень сердца умеренно смещена влево. При пункции получено 1200 мл соломенно-желтой жидкости. При анализе жидкости: МБТ(–), удельный вес – 1021, белок – 41 г/л, проба Ривальта (++), лимфоциты – 90 %. В легких изменения не выявлены.
Задание к задаче № 4.9
1. Укажите ведущие клинические и рентгенологические синдромы.
2. Перечислите ряд заболеваний с подобным рентгенологическим синдромом.
3. Установите предварительный диагноз.
4. Обоснуйте диагноз.
Ситуационная задача № 5.9
Мужчина 24 лет обратился в поликлинику с жалобами на тянущие боли в правой половине грудной клетки, сухой кашель, повышение температуры до 38 °С, слабость.
Считает себя больным в течение месяца, когда после переохлаждения появились указанные симптомы. Лечился домашними средствами. Состояние не улучшалось. Контакт с больным туберкулезом отрицает. Последнее ФГ-обследование год назад – на дообследование не вызывали.
При обследовании правая половина грудной клетки несколько отстаѐт в акте дыхания, при перкуссии определяется притупление перкуторного звука в нижних отделах. При аускультации здесь же дыхание не прослушивается. ЧДД – 20 в минуту. Сердечные тоны приглушены, ритмичные, акцент II тона над легочной артерией слева. ЧСС – 86 в минуту.
Общий анализ крови: эритроциты – 4,8×1012/л, гемоглобин – 141 г/л, лейкоциты – 11,7×109/л, эозинофилы – 2 %, палочкоядерные нейтрофилы – 10 %, сегментоядерные нейтрофилы – 67 %, лимфоциты – 13 %, моноциты – 8 %, СОЭ – 40 мм/ч. Общий анализ мочи: соломенно-желтый, удельный вес – 1012, белка – нет, сахар – нет, реакция – кислая, лейкоциты – 1–2 в поле зрения, эпителий плоский – 1–2 в поле зрения.
На обзорной рентгенограмме грудной клетки в нижних отделах справа определяется интенсивное, гомогенное затемнение с косой верхней границей от уровня переднего отрезка IV ребра до диафрагмы. Небольшое смещение средостения влево.
Больной направлен в легочно-хирургическое отделение туберкулезного диспансера, где ему произведена торакоскопия с биопсией плевры. При этом эвакуировано около 2,2 литров плевральной жидкости соломенно-желтого цвета. Визуально париетальная плевра инъецирована, с наложением фибрина и мелкими, белесоватыми бугорками. Гистологически обнаружены гранулемы с казеозным некрозом, окруженные валом эпителиоидных клеток, среди которых встречаются клетки Лангханса.
Задание к задаче № 5.9
1. Предположительный диагноз у пациента.
2. Дайте обоснование поставленному диагнозу.
3. Назовите заболевания, с которыми нужно проводить дифференциальную диагностику.
4. Определите трудоспособность пациента.
Ситуационная задача № 6.9
Женщина 30 лет, выявлена при профилактическом ФГ-обследовании.
Из анамнеза: хронические заболевания – тиреотоксикоз, у эндокринолога наблюдается нерегулярно. Условия жизни благополучные, профессиональных вредностей нет, работает кассиром. В прошлом 1,5 года назад имел место туберкулезный контакт с коллегой по работе, профилактические мероприятия не проводились. Профилактическая ФГ не делалась 3 года.
Жалоб не предъявляет, симптомы интоксикации отсутствуют. Перкуторно, аускультативно изменений нет.
Микроскопия мокроты на МБТ – отрицательно.
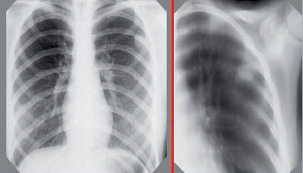
Иммунодиагностика: проба Манту 2 ТЕ – папула 12 мм, Диаскинтест – папула 4 мм.
Рентгенотомографически: в верхней доле левого легкого субплеврально определяется неоднородное ограниченное затемнение округлой формы, размерами 2,5×2,0 см.
Задание к задаче № 6.9
1. Сформулируйте предварительный диагноз.
2. Обоснуйте предварительный диагноз.
3. Составьте и обоснуйте план дополнительного обследования пациента.
4. Какие основные методы лечения рекомендуются?
5. Определите сроки нетрудоспособности пациентки.
Ситуационная задача № 7.9
Больной 60 лет, пенсионер. Жалуется на слабость, утомляемость, одышку при умеренной нагрузке, кашель с мокротой, кровохарканье.
Анамнез. В течение 12 лет работал пескоструйщиком. В возрасте 55 лет был установлен диагноз: «очаговый туберкулез в фазе инфильтрации, МБТ(–), силикоз I стадии». После проведенного лечения самочувствие и клинико-рентгенологическая картина заболевания были стабильными, туберкулезный процесс в фазе уплотнения. Ухудшение состояния постепенное в течение последних шести месяцев.
Данные осмотра. Состояние средней тяжести. Температура 38 °С. ЧД – 24 в 1 минуту в покое. Отмечается бледность, потливость. Пульс – 102 в 1 минуту, удовлетворительного наполнения. Тоны сердца приглушены. Грудная клетка эмфизематозная. При перкуссии укорочение звука над верхней долей справа, там же выслушиваются влажные хрипы. В остальных отделах легких – коробочный оттенок перкуторного звука, рассеянные сухие хрипы.
В анализе крови: гемоглобин – 105 г/л, лейкоциты – 12×109/л, СОЭ – 35 мм/ч. Лейкоцитарная формула: п/я – 10 %, с/я – 60 %, лимфоциты – 17 %, моноциты – 10 %, эозинофилы – 3 %.
В мокроте МБТ(+) методами бактериоскопии и посева.
Рентгенограмма грудной клетки: сетчатый пневмофиброз и немногочисленные мелкие узелковые тени, главным образом в средних отделах легких, ближе к корню, явления эмфиземы легких. Корни легких расширены и уплотнены, имеется обызвествление внутригрудных лимфатических узлов – симптом «яичной скорлупы». В верхушке правого легкого определяется инфильтрат размерами 4×5 см с полостью распада.
Задание к задаче № 7.9
1. Поставьте предварительный диагноз.
2. Обоснуйте диагноз.
3. Прогрессированием какого из двух сочетанных заболеваний объясняется ухудшение состояние данного больного?
Ситуационная задача № 8.9
Женщина 36 лет, по профессии – парикмахер, отмечает ухудшение самочувствия в течение 3 месяцев, когда после перенесенного ОРВИ в течение двух месяцев беспокоили слабость, потливость, снижение работоспособности, раздражительность, нарушение сна. Наблюдалось повышение температуры до 37,2–37,5 °С, снижение массы тела на 2 кг. С этими жалобами больная обратилась к терапевту. При объективном обследовании патологии не выявлено. Пациентка была направлена на консультацию к эндокринологу с диагнозом «Тиреотоксикоз?», но эндокринной патологии не выявлено. Обследование пациентки не проводилось. Появились боли в правой половине грудной клетки, кашель с небольшим количеством слизистой мокроты. Больная вновь обратилась к терапевту.
При осмотре: умеренно выраженные симптомы интоксикации в виде бледности, потливости, снижения массы тела. Над легкими – справа в верхних отделах – небольшое укорочение перкуторного звука. Здесь же выслушиваются ослабленное дыхание и единичные влажные хрипы непостоянного характера. Тоны сердца приглушены, тахикардия. Со стороны других органов – без особенностей.
Клинический анализ крови: Hb – 120 г/л, эритроциты – 4,0×1012/л, лейкоциты – 6,0×109/л, п – 8 %, с – 54 %, э – 1 %, м – 9 %, л – 28 %, СОЭ – 22 мм/ч.
Общий анализ мочи: без патологии.
Обзорная рентгенограмма органов грудной полости: в верхней доле правого легкого определяется участок инфильтрации округлой формы с нечеткими контурами, диаметром около 3 см, неоднородной структуры. Вокруг инфильтрата несколько очагов высокой интенсивности размерами 0,5–1,0 см.
Предыдущая ФГ (2 года назад) – без патологии.
Задание к задаче № 8.9
1. Поставьте предварительный диагноз.
2. Какое дообследование необходимо назначить?
3. С какими заболеваниям проводится дифференциальная диагностика?
4. Оцените тактику терапевта, какие ошибки допущены терапевтом и рентгенологом при ФГ обследовании.
Ситуационная задача № 9.9
Больной 40 лет, профессия – полицейский.
В анамнезе – язвенная болезнь желудка более 10 лет, курит в течение 15 лет. Последние 5 лет часто беспокоит кашель со слизисто-гнойной мокротой.
Ухудшение самочувствия в течение полугода: слабость, утомляемость, усиление кашля, появление прожилок крови в мокроте. Обратился к терапевту, лечился с диагнозом «хронический бронхит». Рентгенологическое обследование органов грудной клетки не проводилось, мокрота не исследовалась (общий анализ, микроскопически на КУМ). Две недели назад состояние ухудшилось: усиление слабости, подъемы температуры до 38о С, кашель с мокротой слизисто-гнойного характера. Похудел за последние 6 месяцев на 6 кг. Лечился в поликлинике с диагнозами: «ОРВИ», «Язвенная болезнь желудка», «Хронический бронхит». Патология легких выявлена при очередном ФГ-обследовании по месту работы.
При осмотре: состояние удовлетворительное. Умеренно выражены симптомы интоксикации: бледность, похудание, избыточная потливость. Грудная клетка эмфизематозная. ЧД – 28 в 1 минуту. Над верхней долей правого легкого укорочение перкуторного звука, там же выслушивается жесткое дыхание, немногочисленные влажные хрипы. Тоны сердца приглушены, систолический шум в области верхушки. ЧСС – 100 в 1 минуту.
Клинический анализ крови: Hb – 110 г/л, эритроциты – 3,9×1012, лейкоциты – 10,0×109, п – 12 %, с – 53 %, э – 1 %, м – 10 %, л – 25 %, СОЭ – 25 мм/ч.
Общий анализ мочи: без патологии.
Диаскинтест – папула 14 мм.
Обзорная рентгенограмма грудной клетки: верхняя доля правого легкого неравномерно затемнена за счет участков сливной инфильтрации и очагов различного размера и интенсивности. В центре инфильтрата – полость неправильно-округлой формы диаметром 2,5 см. В S4–5 правого и левого легких группы очагов размерами 5–10 мм.
Анализ мокроты: КУМ методом бактериоскопии обнаружены.
Задание к задаче № 9.9
1. Поставьте предварительный диагноз.
2. Назначьте дообследование.
3. Оцените тактику ведения больного. Ошибки при наблюдении у терапевта.
4. С какими заболеваниями необходим дифференциальный диагноз?
Ситуационная задача № 10.9
В приемное отделение городской больницы доставлен мужчина 56 лет с диагнозом «острая правосторонняя пневмония». Профессия – учитель в школе.
Из анамнеза известно, что заболевание началось остро 3 дня назад после переохлаждения. Отмечалось повышение температуры до 39 °С, боли в грудной клетке, кашель со слизисто-гнойной мокротой с прожилками крови. Больной страдает сахарным диабетом в течение 5 лет. Последние 3 месяца отмечал нарастание слабости, снижение аппетита, похудание, что расценивал как ухудшение в течении сахарного диабета. В прошлом году имел туберкулезный контакт с родственником. Химиопрофилактику не назначали.
При осмотре: состояние средней тяжести. Истощен. Кожные покровы бледные с сероватым оттенком, акроцианоз. Одышка – ЧД – 40 в 1 минуту. Правая половина грудной клетки отстает в акте дыхания. Укорочение перкуторного звука над верхней долей правого легкого. Там же выслушивается бронхиальное дыхание, множественные мелко- и среднепузырчатые хрипы. ЧСС – 120 в 1 минуту. Тоны сердца приглушены. Печень на 1 см выступает из-под края реберной дуги, безболезнена. В остальном – без особенностей.
Клинический анализ крови: Hb – 95 г/л, эритроциты – 3,8×1012, лейкоциты – 15,0×109, п – 14 %, с – 70 %, э – 1 %, м – 7 %, л – 8 %, СОЭ – 45 мм/ч.
Исследование мокроты на МБТ, общий анализ мокроты не проводились.
Сахар крови натощак – 15 ммоль/л.
Общий анализ мочи: уд. вес – 1030, лейкоциты – 5–8 в п/зр., эритроциты – 4–5 в п/зр., белок 1,5 г/л, сахар (+), ацетон (+), гиалиновые цилиндры – 3–4 в п/зр.
Реакция Манту с 2 ТЕ ППД-Л – отрицательная.
Обзорная рентгенограмма грудной клетки: в верхней и средней долях правого легкого – массивная неоднородная инфильтрация с множественными полостями распада. Очаги обсеменения в нижних долях обоих легких.
Задание к задаче № 10.9
1. Поставьте предварительный диагноз.
2. Назначьте дополнительное обследование.
3. Оцените тактику ведения больного. Относился ли он к группе риска по заболеванию туберкулезом?
4. С какими заболеваниями требуется дифференциальная диагностика?
5. Какие противоэпидемические мероприятия необходимо провести?
