
Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания
4.2. Клиническая значимость и диагностика отдельных компонентов метаболического синдрома
Оценка состояния углеводного обмена и степени выраженности инсулинорезистентности.
Для оценки состояния углеводного обмена пациенту необходимо определить уровень сахара в цельной крови (плазме). При выявлении нормальных или пограничных результатов назначается диета с повышенным содержанием углеводов (не менее 150 г в сутки) при нормальной физической активности на период не менее 3 дней. После этого проводится пероральный нагрузочный тест на толерантность к глюкозе. Тест проводится после 8-14 часового ночного голодания. После забора крови натощак пациенту предлагается выпить 75 г сухой глюкозы, растворенной в 250 мл воды. В процессе теста не разрешается курение, прием пищи. Через 2 часа производится повторный забор крови. Результаты оцениваются по схеме, приведенной в таблице 5.
Возможно также проведение внутривенного нагрузочного теста на толерантность к глюкозе. В этом случае помимо глюкозы оценивается и уровень инсулина, что позволяет косвенно судить о степени резистентности к инсулину и/или о дефиците либо от-сроченности его выброса в ответ на повышение глюкозы в крови.
«Золотым стандартом» диагностики инсулинорезистент-ности признан метод эугликемического гиперинсулинемического клампирования (DeFronzo, 1979). Он основан на внутривенном введении константных доз инсулина. Уровень гликемии регулируется при помощи экзогенного введения 20% глюкозы с контролем сахара в крови через каждые 5-7 минут. В течение 1-2 часов достигается равновесие поступления и потребления экзогенной глюкозы. При этом считается, что собственная печеночная продукция глюкозы полностью подавляется, однако для получения достоверных данных с целью проведения теста принято использовать меченую глюкозу. Данный метод позволяет оценить величину и скорость утилизации глюкозы мышцами по формуле: M=Ginf. + HGO - Ugl, где Ginf - количество вводимой глюкозы HGO - печеночный выход глюкозы Ugl - потеря глюкозы с мочой
Гиперинсулинемия - состояние, когда концентрация им-мунореактивного инсулина в плазме крови натощак составляет более 5,3-25,0 мкЕД/мл, а также его уровень через 2 часа после нагрузки глюкозой превышает 25,0-28,0 мкЕД/мл. Критериями инсулинорезистентности стали следующие оценки: индекс Caro - менее 0,33; HOMA-IR - более 2,86 баллов; гиперинсулинемия - более 12,8 мкЕд/мл.
Для оценки секреторной способности поджелудочной железы у пациентов с подозрением на метаболический синдром проводится исследование на С-пептид и инсулин. На ранних этапах заболевания (при развитии гиперинсулинемии) эти показатели повышены, на начальном этапе нарушения толерантности к глюкозе умеренно повышены или в норме и снижаются при развитии клинического сахарного диабета.
Метод исследования гликированного (гликолизирован-ного) гемоглобина основан на способности гемоглобина присоединять молекулу глюкозы с образованием стойкого соединения. Неферментативный процесс протекает в течение всей жизни эритроцита (около 120 дней), при этом относительное количество гликированного гемоглобина у здорового человека составляет 3-6%. Данный метод позволяет оценить состояние углеводного обмена за период 3-4 месяцев, однако не способен выявить ранние стадии нарушения в условиях изолированной гиперинсули-немии и нарушенной толерантности к глюкозе.
Таблица 5. Критерии диагностики СД и других видов гипергликемии (ВОЗ, 1999)
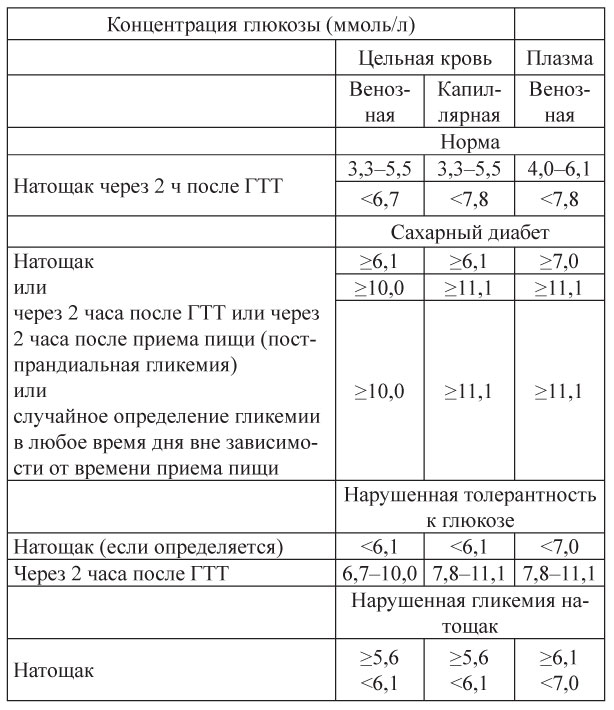
Табл. 5.1

Расчетные показатели инсулинорезистентности
Индекс Caro (F.Caro, 1991) = G0/I0 (норма>3,4); HOMА-IR - Homeostasis Model Assessment= I0хG0/22,5 (нор-ма<2,77);
НОМА-βcell - показатель активности β-клеток = 20хI0/(G0-3,5) - норма<180%;
Quantative Insulin sensitivity ChecK Index - QUICKI = 1/ [logI0+log(G0)/18)] - норма>3,4;
где I0 - базальный уровень инсулина, мкМЕ/мл и G0 - базальный уровень глюкозы плазмы, ммоль/л.
Дополнительный маркер ИР, предложенный АТРIII, отношение ТГ/ХС ЛПВП (норма<1,32) [1].
Оценка нарушений липидного обмена и степени ожирения
Ожирение - нарушение обмена веществ, характеризующееся избыточным объемом жировой ткани. Объективным исследованием является определение типа телосложения и степени ожирения, определяя индекс массы тела (ИМТ) по G. Brey (1978):
ИМТ = масса тела, кг/длина тела, в м 2 .
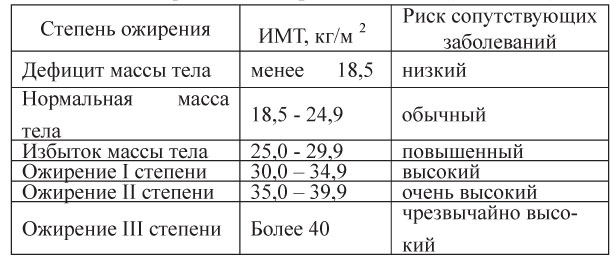
Таблица 6. Классификация ожирения по ИМТ (ВОЗ, 1997)
Степень ожирения можно оценить согласно классификации В.Г. Баранова (1972):
- I степень - 111 - 129%;
- II степень - 130 - 149%;
- III степень - 150 - 199%;
- IV степень - 200% и более должного веса.
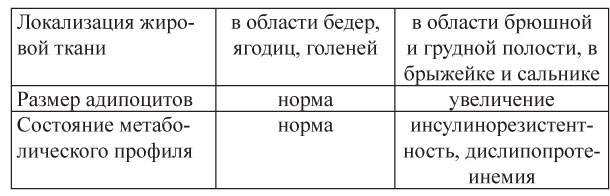
Необходимо измерение объема талии (ОТ) для оценки относительного преобладания абдоминального жира. Измерение ОТ проводят в положении стоя по средней точке расположения между вершиной гребня подвздошной кости и нижнем боковым краем ребер (табл.7).
Таблица 7. Дифференциально-диагностические критерии фенотипов ожирения

Табл. 7.1
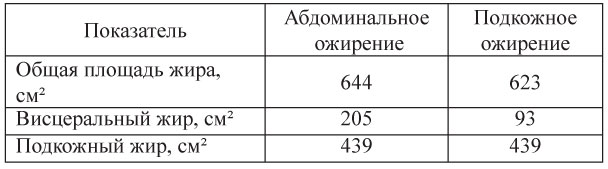
С целью более точного измерения относительного и абсолютного содержания висцерального жира проводят компьютерно-томографическое исследование. При площади висцерального жира на уровне IV поясничного позвонка 130 см² и более пациентов относят к висцеральному типу ожирения (ВО). Установлена четкая корреляция между степенью развития висцеральной жировой ткани и величиной окружности талии (ОТ). Висцеральной жировой ткани, имеющей площадь 130 см² у женщин в возрасте до 40 лет, соответствует окружность талии 100 см, в возрасте 40-60 лет 90 см (табл.8).
Таблица 8. Показатели распределения жировой ткани. при разных формах ожирения (А.А. Плохой, 2003)
Дислипидемия
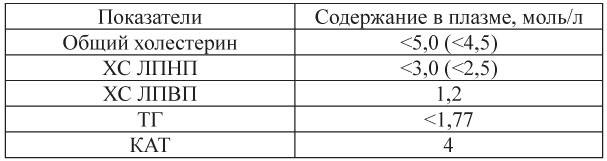
Для более адекватного анализа нарушений липидного обмена важно оценивать не только уровень ОХС в крови, но и уровень ХС ЛПНП, холестерина липопротеинов высокой плотности (ХС ЛПВП), их соотношение, индекс атерогенности, уровень триглицеридов (ТГ), а также уровень Апо-белков А и В, от которых зависит транспортная функция липопротеинов. По своим физическим свойствам липопротеины плазмы крови подразделяются на следующие фракции: хиломикроны, липопротеины очень низкой плотности (ЛПОНП), липопротеины промежуточной плотности (ЛППП), ЛПНП, ЛПВП (табл.9).
Индекс атерогенности определяется как отношение разности ОХС и ХС ЛПВП к ХС ЛПВП. Еще более важным является определение уровня не липопротеинов, а Апо-белков, входящих в их состав.
Содержание ХС ЛПНП оценивают по формуле Фриваль-да при концентрации ТГ ниже 4,5 ммоль/л:
ХС ЛПНП = общий ХС - (ХС ЛПВП +ТГ /2,2), ммоль/л.
Для оценки соотношения атерогенных и антиатероген-ных фракций ХС использовали предложенный А.М.Климовым холестериновый коэффициент атерогенности, рассчитанный по формуле:
КАТ = (общий ХС - ХС ЛПВП) / ХС ЛПВП.
Таблица 9. Оптимальные значения липидных параметров плазмы (Европейские рекомендации III пересмотра 2003 г.)
Наиболее атарогенны, опасны в плане развития сердечно-сосудистых заболеваний и широко распространены дислипиде-мии IIA, IIБ, IV типа. На основании названных критериев выделяли две степени гиперхолестеринемии: легкую (5,2-6,5 ммоль/л) и среднюю (более 6,5 ммоль/л). КАТ равный и более 4,0 ассоциировали с повышенным риском развития атеросклероза. Первичные гиперхолестеринемии обусловлены наследственными нарушениями липидного обмена. Вторичные дислипидемии обусловлены нарушением питания или возникают в результате таких заболеваний, как гипотиреоз, нефротический синдром, подагра, сахарный диабет, ожирение (табл.10).
Таблица 10. Классификация гиперлипидемий (Фредриксон, 1967)
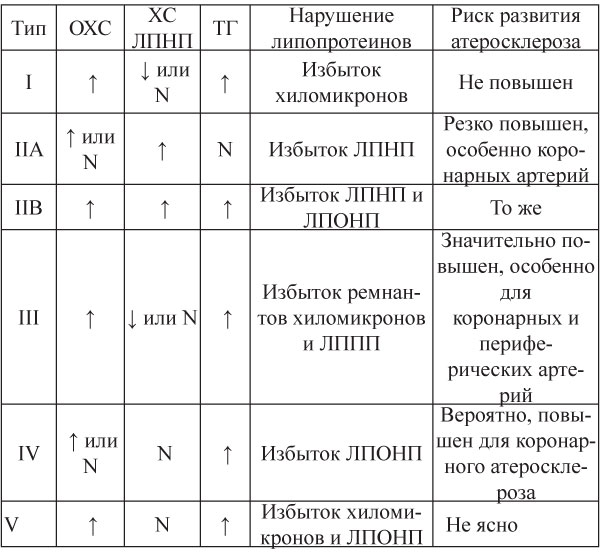
Таблица 11. Критерии диагностики основных типов дислипидемий

Таблица 12. Оптимальные показатели липидного обмена, (M ± m)
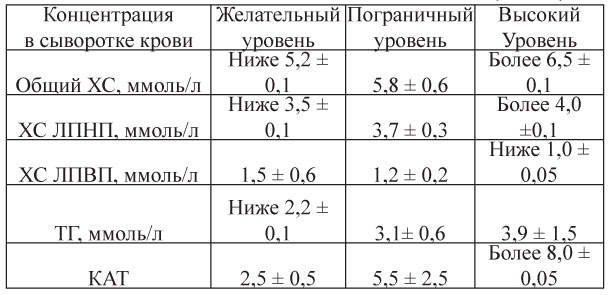
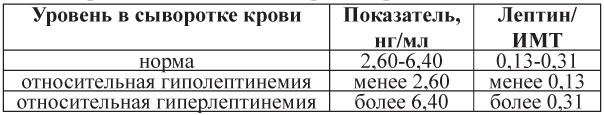
Таблица 13. Уровень лептина в сыворотке крови, нг/мл [41]
Артериальная гипертензия
Артериальная гипертензия является одним из симптомов, составляющих МС. У больных с метаболическими нарушениями АГ имеет свои особенности: более выраженные нарушения суточного ритма АД, более высокие показатели нагрузки давлением в ночные часы и повышенную вариабельность по сравнению с больными ГБ без метаболических нарушений.
Артериальная гипертензия можно выявить путем офисного измерения АД по методу Короткова либо методом суточного мониторирования АД. Правила измерения АД:
- АД в положении сидя измеряют утром в одно и то же время при каждом визите.
- АД нужно измерять на одной и той же руке, используя точно откалиброванный тонометр; необходимо применять манжетку соответствующего размера и отмечать использование манжетки иного размера и все другие изменения процедуры измерения АД.
- Пациент должен сидеть в кресле, его рука должна лежать на подлокотнике примерно, на уровне сердца; перед измерением АД пациент должен отдыхать в кресле не менее 5 минут.
- Пациенты не должны курить или употреблять содержащие кофеин напитки, по меньшей мере, в течение 30 минут, предшествующих измерению АД.
- Повторное измерение АД производится через 3-5 минут. Если различие диастолического АД при этих двух измерениях будет менее 5 мм рт.ст., производится третье измерение АД и средняя величина между тремя измерениями заносится в индивидуальную карту больного.
- Если различие диастолического АД при первых двух измерениях составит более 5 мм рт.ст., то измерения необходимо повторить после не менее чем 15-минутного отдыха пациента.
- При первом посещении пациента АД измеряется на обеих руках как стоя, так и сидя.
Манжетку для измерения АД накладывают на руку с наибольшим значением АД при наличии значимых различий этого показателя на руках. Она подбирается соответственно размеру руки и должна охватывать не менее 80% окружности плеча. Стандартная манжетка должна иметь ширину 13-15 см и длину 30-35 см. Имеются также манжетки большего и меньшего, чем стандартный, размеров. Нижний край манжетки должен находиться на 2 см выше локтевой ямки. При несоблюдении этих условий показатели измерений могут быть искажены - повышены, либо понижены.
Офисное измерение АД не позволяет оценить особенности суточного профиля АД. Кроме того, применение только этого метода в ряде случаев может приводить к гипердиагностике, в связи с существованием феномена «белого халата». Методика суточного мониторирования АД (СМАД) позволяет тщательно изучить суточный профиль АД, вариабельность, коксартроз, степень ночного снижения и утренних подъемов АД. У пациентов с МС при нормальных дневных показателях АД возможно отсутствие его адекватного снижения в ночные часы, что является характерным для данной категории больных. Эти данные можно получить только с применением СМАД. Интервалы измерений в дневные часы должны составлять 15 минут, а в ночные часы - 30 минут (рекомендации ОНК V1 1997 г.). Именно при соблюдении таких интервалов результаты будут статистически достоверны. Устанавливать монитор необходимо в утренние часы. Исследование должно продолжаться 26-28 часов. Его целесообразно проводить в течение обычного рабочего дня и для сравнения в течение выходного дня. Пациент должен вести дневник, в котором будут отражены его действия, периоды отдыха и сна, жалобы. Данные СМАД можно анализировать при наличии 85% успешных измерений. Нормальными значениями АД для периода бодрствования приняты 135/85 мм рт.ст, а для периода сна - 120/70 мм рт ст. Допустимая степень снижения АД в ночные часы составляет 10-20%. К стандартным показателям СМАД относятся:
- средние, максимальные и минимальные показатели САД, ДАД, пульсового АД, частоты сердечных сокращений за сутки, в дневные и ночные часы;
- показатели нагрузки давлением (индекс площади, индекс времени, индекс измерений) в разные периоды суток;
- вариабельность САД, ДАД, пульсового АД и частоты сердечных сокращений в разное время суток;
- суточный индекс, характеризующий степень ночного снижения АД.
Различают следующие профили суточного колебания АД:
- нормальной степенью снижения в ночные часы (не менее 10% от среднедневных показателей) - dipper type;
- недостаточным снижением АД в ночные часы - non dipper type;
- избыточным снижением АД - over dipper type;
- повышением АД в ночные часы относительно среднедневных показателей - night peaker.
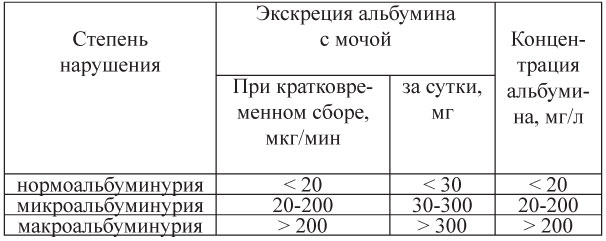
Нарушение пуринового обмена Микроальбуминурия - это экскреция альбумина с мочой, превышающую допустимые нормальные значения, но не достигающие степени протеинурии (табл.14).
Таблица 14. Степень микроальбуминурии
Диагностика гестационного сахарного диабета
Согласно современным рекомендациям, диагностика ГСД должна базироваться на определении факторов риска его развития и применении тестов с нагрузкой глюкозой в группах среднего и высокого рисков (Федеральная целевая программа «Сахарный диабет» [1; 8; 20;31].
К группе высокого риска развития ГСД относятся женщины, имеющие ожирение (ИМТ ≥ 30 кг/м2), СД у родственников первой степени родства, указания на ГСД в анамнезе или любые нарушения углеводного обмена вне беременности. Для отнесения женщины в группу высокого риска достаточно наличия одного из перечисленных признаков. В группу со средним риском попадают женщины с незначительным избытком массы тела до беременности, с отягощенным акушерским анамнезом (самопроизвольные аборты, крупный плод, многоводие, мертворождения, пороки развития плода, гестоз).
Фактором риска развития ГСД является показатель гликемии натощак в капиллярной крови 4,5 ммоль/л и выше [22].
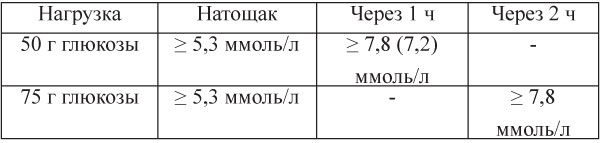
В акушерской диабетологии применяются тесты с нагрузкой 75 г глюкозы и 100 г глюкозы. В России чаще используют ПТТГ с нагрузкой 75 г глюкозы.
Таблица 15. Критерии выявления ГСД на основании ПТТГ [1]
Скрининговый тест, так же как полный ПТТГ, имеет наибольшую значимость при сроке 24-28 недель беременности. При сохранении факторов риска возможно повторное обследование в 32-34 недели.
