
Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания
ГЛАВА 5. СОВРЕМЕННЫЕ ПРИНЦИПЫ ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ МЕТАБОЛИЧЕСКОГО СИНДРОМА
Приступая к лечению пациента с метаболическим синдромом, необходимо постоянно помнить:
- Основной целью лечения пациента с МС является снижение риска развития сердечно-сосудистых заболеваний и СД- 2-го типа.
- Метаболический синдром является обратимым состоянием - то есть при соответствующей работе можно добиться исчезновения либо, по крайней мере, уменьшения выраженности основных его проявлений.
- Пациентам с МС требуется комплексное лечебное воздействие, целью которого является уменьшение выраженности инсулинорезистентности как основы патогенеза синдрома, а также коррекция отдельных компонентов при наличии показаний.
Основные цели направлены на:
- коррекцию массы тела;
- воздействие на инсулинорезистентность;
- нормализацию уровня АД;
- восстановление углеводного и жирового обмена. Мероприятия, проводимые в отношении коррекции метаболических нарушений, делятся на медикаментозные и немедикаментозные.
Немедикаментозные методы коррекции относятся:
-
диетотерапия;
- физическая нагрузка;
- отказ от курения;
- лечение синдрома обструктивного апноэ сна.
Диетотерапия
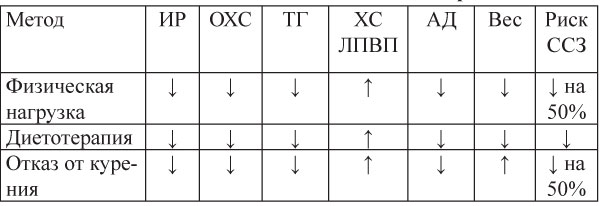
Диетотерапия является одним из важнейших звеньев профилактики и лечения метаболического синдрома. При этом лечение должно быть направлено не только на оптимальную компенсацию имеющихся метаболических нарушений, но и, в первую очередь, на снижение инсулинрезистентности. Диеты, применяемые у больных МС с целью профилактики сердечно-сосудистых заболеваний и сахарного диабета 2-го типа, основаны на общих принципах диетотерапии:
1. Общее снижение калорийности рациона до около 1700 ккал/с у т.
Данная величина является усредненной; для индивидуального расчета желательной калорийности питания следует рассчитать суточную потребность в энергии, а затем вычесть из полученной величины 300-600 ккал. Расчет исходной калорийности суточного рациона производится по формулам:
для женщин 18-30 лет:(0,0621*вес (кг) + 2,0357)* 240 (ккал)
для женщин 31-60 лет:(0,0342*вес (кг) + 3,5377)* 240 (ккал)
для женщин старше 60 лет: (0,0377*вес (кг) + 2,7545)* 240 (ккал)
Для учета физической нагрузки полученный показатель умножают на 1,0 при низкой физической активности; на 1,3 при умеренной; на 1,5 при высокой. Режим питания должен быть дробным, не менее 4-х раз в день.
2. Ограничение в рационе соли до 3-8 г/сут (в зависимости от АД).
3.Снижение потребления продуктов, богатых холестерином. По рекомендациям ВОЗ, потребление холестерина при наличии ги-перхолестеринемии не должно превышать 300мг/сут.
4. Достаточное потребление белка (около 80-90г/сут или 15-20% от общей калорийности рациона). На долю жиров должно приходиться не более 30% от общего числа калорий (1-% - животные, 20% - растительные). Доля углеводов должна составлять 50% (для пациенток с СД 2 типа расчет калорий проводиться индивидуально).
5. Увеличение содержания в рационе пищевых волокон (до 30-50г/сут) и продуктов, богатых клетчаткой.
6. Употребление омега-3-кислот в составе оливкового и рапсового масел (частично заменив подсолнечное и, особенно, сливочное). Оптимальная доля в общей калорийности рациона - 1-2%.
7. Достаточное потребление витаминов и минералов.
8. Ограничение потребление алкоголя (до 50г/сут крепких напитков или 150 - сухих вин).
9. Обязательное сочетание с физической нагрузкой.
Поскольку в генезе ожирения существенную роль играют нарушения пищевого поведения, врач должен активно выявлять их признаки и при необходимости мотивировать пациента на работу с психотерапевтом. Ни в коем случае нельзя допускать выраженного чувства голода; при работе с пациентами, привыкшими к перееданию, целесообразно снижать калорийность рациона постепенно.
Голодание, а также очень низкокалорийные диеты (ниже 1200 ккал/сут) не должны использоваться у больных МС, так как приводят к развитию ряда неблагоприятных последствий: гипогликемические состояния, плохая переносимость, увеличение веса после отмены диеты, усугубление стеатогепатита, при значительном снижении калорийности - увеличение ИР.
Учитывая, что неправильное пищевое поведение у пациентки с ожирением формируется в течение длительного времени, меняются они постепенно. Оптимальным в лечении ожирения считается снижение веса на 2-4 кг в месяц. Ведение дневника питания, в котором она регистрирует режим и качество пищи, помогает пациентки изменить пищевое поведение, а врачу оценить пищевые привычки и количество реально потребляемой пиши. Следует подчеркнуть, что резкое уменьшение массы тела является крайне нежелательным: начальная цель - снижение на 10% от исходного веса за 2-3 месяца.
Во время беременности при избыточной массе тела во II и III триместрах суточный рацион снижается до 25 ккал/кг (< 2000 ккал/сут). Однако резкое ограничение калорий во время беременности недопустимо, так как это отрицательно сказывается на внутриутробном развитии ребенка. Диета должна содержать 55-60% углеводов с высоким содержанием клетчатки и исключением моносахаридов (сахара, кондитерских изделий), 20-30% белка (суточное потребление белка должно составлять 75-100 г) и 25-30 % жиров (с преобладанием ненасыщенных).
Увеличение физической нагрузки
Увеличение физической активности является первым, самым простым и, возможно, самым эффективным методом воздействия на инсулинорезистентность. Уровень физической активности является модифицируемым фактором риска не только сердечно-сосудистых, но и широкого спектра других хронических заболеваний, включая сахарный диабет, злокачественные опухоли (толстой кишки и молочной железы), ожирение, АГ и некоторые заболевания костей и суставов, а также депрессию. Исследования последнего времени выявили выраженное (более чем на 50%) уменьшение степени относительного риска смерти от всех причин и от сердечно-сосудистых заболеваний, в частности, в группе людей с высоким уровнем тренированности или физической активности. Более того, увеличение расхода энергии за счет физической активности на 1000 ккал в неделю ассоциировано с уменьшением смертности на 20%! При этом увеличение физической активности как метод воздействия при правильном подборе интенсивности и вида нагрузки практически не имеет противопоказаний и побочных эффектов. Показано, что регулярные физические нагрузки ведут к уменьшению ИР, даже если не сопровождаются снижением ИМТ, за счет увеличения утилизации глюкозы в мышечной ткани. Поглощение глюкозы мышцами сохраняется на более высоком уровне в течение 48 часов после физической нагрузки. В ряде исследований показано, что кар-диопротективный эффект физической нагрузки развивается уже при выполнении физических упражнений по 30 мин 3-4 раза в неделю. Физическая нагрузка средней интенсивности (работа в саду, плавание, бег трусцой и т.д.) при регулярном использовании ведет к улучшению всех измененных на фоне МС лабораторных показателей, что, как правило, сопровождает уменьшением выраженности центрального ожирения. Физические нагрузки должны хорошо переноситься, прежде всего, эмоционально. Если пациент имеет АГ и изъявляет желание заниматься регулярными аэробными физическими упражнениями, уровень допустимой нагрузки должен быть предварительно определен под контролем мониторирования АД и ЭКГ. Наиболее безопасным, доступным и эффективным способом повысить физическую активность является ходьба, причем важен не темп ее, а пройденное расстояние. Рекомендуется 3-5 раз в неделю совершать пешие прогулки в темпе, позволяющим достичь частоты сердечных сокращений до 60-70% от максимально допустимой для данной возрастной группы.
Отказ от курения
Значимость курения как фактора риска сердечно-сосудистых заболеваний трудно переоценить. В контексте МС важно, что курение провоцирует эндотелиальную дисфункцию, которая является важнейшим звеном его патогенеза. Многие исследования показали отрицательное влияние курения на чувствительность к инсулину. Курение способствует ГИ, а также дислипиде-мии. Поэтому полный отказ от курения является одним из важнейших факторов немедикаментозного воздействия при МС.
Лечение синдрома обструктивного апноэ сна (СОАС)
У больных с легкой и средней степенями нарушения дыхания во время сна возможны мероприятия, направленные на обеспечение свободного носового дыхания, например, позиционное лечение, использование различных внутриротовых приспособлений. При наличии показаний используются хирургические методы, направленные на коррекцию анатомических дефектов полости носа и глотки, гиперплазии мягких тканей. Основной метод лечения СОАС - создание положительного давления воздуха в дыхательных путях, или СРАР-терапия.
Таблица 16. Влияние немедикаментозного воздействия при ИР и МС
Медикаментозная терапия
Лекарственные препараты добавляются в случае неэффективности немедикаментозной терапии или для закрепления достигнутого результата.
Показанием к применению медикаментозного лечения является наличие:
- ИМТ ≥ 30 кг/м2 или
- ИМТ ≥ 27 кг/м2 в сочетании с абдоминальным ожирением, наследственной предрасположенностью к СД 2 типа и наличием факторов риска сердечно-сосудистых осложнений (дислипидемия, АГ и СД 2 типа).
Препараты для коррекции нарушений углеводного обмена:
- бигуаниды;
- препараты сульфонилмочевины (глибенкламид, гликла-зид, глимепирид, глипизид);
- сенсетайзеры (пиоглитазон, розиглитазон);
- прандиальные регуляторы гликемии (репаглинид, нате-глинид);
- ингибиторы альфа-глюкозидазы (акарбоза)
Метформин - препарат, относящийся к группе бигуани-дов, повышает печеночную и периферическую чувствительность к эндогенному инсулину, не влияя на его секрецию. Основные механизмы действия: снижение периферической инсулинорези-стентности; улучшение утилизации глюкозы в печени, мышцах, жировой ткани; подавление глюконеогененза в печени; торможение всасывания глюкозы в тонком кишечнике (табл.17).
Таблица 17. Кардиопротективные эффекты метформина
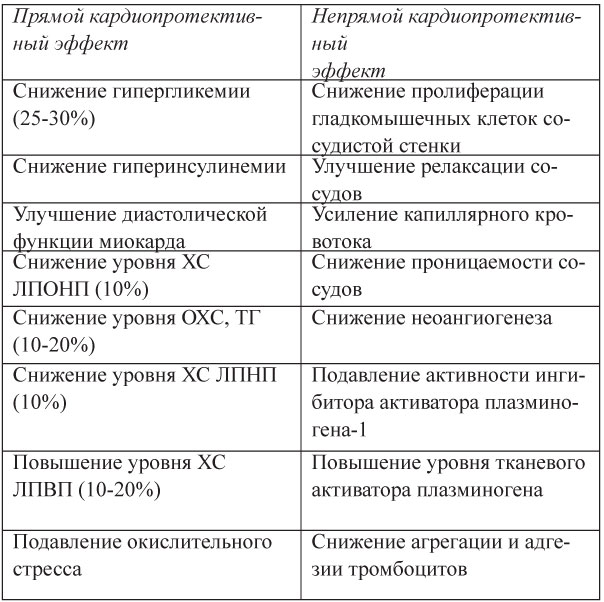
Оптимальная дозировка метформина: 850 мг 2 раза в день в течение 12 недель и более. Побочные эффекты: диспепсия, снижение всасывания витамина В12 и фолиевой кислоты в желудочно-кишечном тракте, лактоацидоз, кожные реакции.
Противопоказания к назначению: тяжелые нарушения функции почек (креатинин более 140 мкг/л у женщин), клинически выраженные проявления острых и хронических заболеваний, связанных с гипоксией (острая сердечная и дыхательная недостаточность, инфаркт миокарда и ацидоз, анемия), нарушение функции печени, применение контрастных веществ, серьезные хирургические операции, лактоацидоз в анамнезе, хронический алкоголизм, беременность и лактация.
Группы препаратов для лечения ожирения.
В настоящее время для регуляции веса и метаболических нарушений разрешено только 2 лекарственных препарата: периферического действия - аналог лептина (орлистат) и центрального действия - серотонинергического - сибутрамин.
Поскольку метаболические нарушения генетически де-термированы, то у 90% женщин возникают рецидивы ожирения, поэтому в качестве ингибитора липазы рекомендуется применение орлистата (Ксеникал). Оказывая тормозящее влияние на липазы желудочно-кишечного тракта, препарат препятствует расщеплению и последующему всасыванию пищевых жиров. На фоне терапии 30% триглицеридов пищи не перевариваются и не всасываются, что позволяет создать дополнительный дефицит калорий по сравнению с применением гипокалорийной диеты. Орлистат применяется у пациенток, которые предпочитают жирную пищу, т.к. при употреблении большого количества углеводов он неэффективен. Показано также, что на фоне применения препарата (в дозе 120 мг 3 раза в сутки в течение 24 недель) уменьшается масса висцерально-абдоминального жира, улучшается чувствительность тканей к инсулину, уменьшается гиперинсулинемия.
Для лечения ожирения используется также препарат центрального действия - Сибутрамин в дозе 10-30 мг/сут (Мери-диа, США, Редуксин, Россия). Этот препарат селективно тормозит обратный захват серотонина и норадреналина в синапсах ЦНС, усиливая чувство насыщения и стимулируя термогенез. Учитывая, что у пациенток с ожирением уровень серотонина резко снижен, назначение препаратов центрального действия (аго-нистов серотонина) является патогенетически обоснованным. Сибутрамин (Меридиа)® за счет активации серотонинэргических систем уменьшает количество потребляемой пищи (усиливает и удлиняет чувство насыщения), снимает пищевую зависимость и способствует нормализации пищевого поведения. Препарат имеет дозозависимое действие. В исследованиях зарубежных ученых показано, что к 7-му дню приема препарата в дозе 10 мг объем потребляемой пищи снижался на 16,6%, а при приеме 15 мг - на 22,3%. Сибутрамин (Меридиа)® также стимулирует норадренэр-гические процессы, вызывает усиление термогенеза в жировой ткани организма и таким образом увеличивает энергозатраты организма. Таким образом, Сибутрамин (Меридиа)® оказывает влияние на обе стороны энергетического баланса: поступление и расход энергии. Положительным в терапии Сибутрамином (Ме-ридиа)® является не только снижение веса, но и эффективное его удержание. Снижение массы тела на фоне терапии происходит в основном за счет потери висцеральной жировой ткани. В последние годы появляется сообщения, что Сибутрамин (Меридиа)® рассматривается как препарат, замедляющий прогрессирование сердечно-сосудистых заболеваний.
Для коррекции дислипидемии применяются следующие препараты:
- статины;
- фибраты;
- секвестранты желчных кислот (пробукол).
Фибраты (фенофибрат, клофибрат, безафибрат, гемифи-бразил) показаны при III-IV типах дислипидемии. По механизму действия вызывают повышение активности липопротеиновой липазы, усиливают катаболизм ХС ЛПОНП без изменения скорости их синтеза и ускоряют переход холестерина в ХС ЛПВП, повышая их уровень на 10-15%. Из побочных эффектов следует отметить стимуляцию образования желчных камней, развитие миозита с мышечными болями в бедрах и икроножных мышцах, редко - тошнота. Часто применяются: ципрофибрат (Липанор) 100-200 мг/сут, фенофибрат (Липантил 200М) 145-200 мг/сут
Препараты никотиновой кислоты (ниаспан, ниацин) снижают уровень холестерина, ТАГ на 20-50%, снижают скорость синтеза ХС ЛПОНП в ХС ЛПНП, увеличивая на 10-15% уровень ХС ЛПВП. Подобный спектр делает эти препараты очень перспективными для лечения больных с метаболическим синдромом. Из побочных эффектов следует отметить гиперемию кожи, гиперурикемию, желудочно-кишечные расстройства, гипергликемию.
Препараты на основе рыбьего жира (максепа, эйконол). Показаны при дислипидемии V типа. Содержат в своем составе большое количество полиненасыщенных жирных кислот, применяется с целью снижения агрегации тромбоцитов за счет уменьшения содержания арахидоновой кислоты в фосфолипидах клеточных мембран.
К секвестрантам желчных кислот (холестирамин, коле-стипол), которые по механизму действия обеспечивают связывание жирных кислот в просвете кишечника с предотвращением их реабсорбции, что приводит к усилению утилизации холестерина печенью. Эти препараты чаще используются для коррекции изолированной гиперхолестеринемии(снижение на 20-30%). Так как эти препараты могут индуцировать гипертриглицеридемию за счет компенсаторного усиления синтеза ХС ЛПОНП, то они не применяются при IIБ, III, IV, V типах дислипидемий. Из побочных эффектов отмечаются нарушение всасывания железа и фоли-евой кислоты, запоры, противопоказаны при фенилкетонурии.
Пробукол - препарат, обладающий умеренной активностью в отношении снижения содержания холестерина, оказывает незначительное влияние на уровень триглицеридов. Показан
пациенткам со IIА типом дислипидемии. Но препарат вызывает активную регрессию ксантолазм, удлиняет интервал Q-T на ЭКГ, что исключает его одновременное назначение с антагонистами кальция.
Статины (ловастатин, симвастатин, правастатин) - ингибиторы бетагидроксибетаметилглутарил КоА редуктазы, направлены на блокирование синтеза холестерина на уровне мевалоной кислоты. За счет этого происходит нарушение синтеза желчных кислот, для которых холестерин является субстратом. Дефицит холестерина гепатоциты компенсируют за счет увеличения синтеза рецепторов для ХС ЛПНП, тем самым, увеличивая величину плазменного клиренса ХС ЛПНП. Статины обеспечивают гипо-холестеринемический эффекта счет усиления элиминации ХС ЛПНП на 24-40% и уменьшения синтеза ХС ЛПОНП. Побочные эффекты развиваются значительно редко - в 1-3 % случаев и проявляются в виде кишечных расстройств (запоры, тошнота, метеоризм), кожной сыпи, головокружения, головной боли, бессонницы.
Наиболее часто применяются: розувастатин (Крестор) 5-40 мг/сут, аторвастатин (Липримар, Липтонорм) 10-80 мг/сут, симвастатин (Симгал, Вазилип) 10-80 мг/сут.
Лечение артериальной гипертензии.
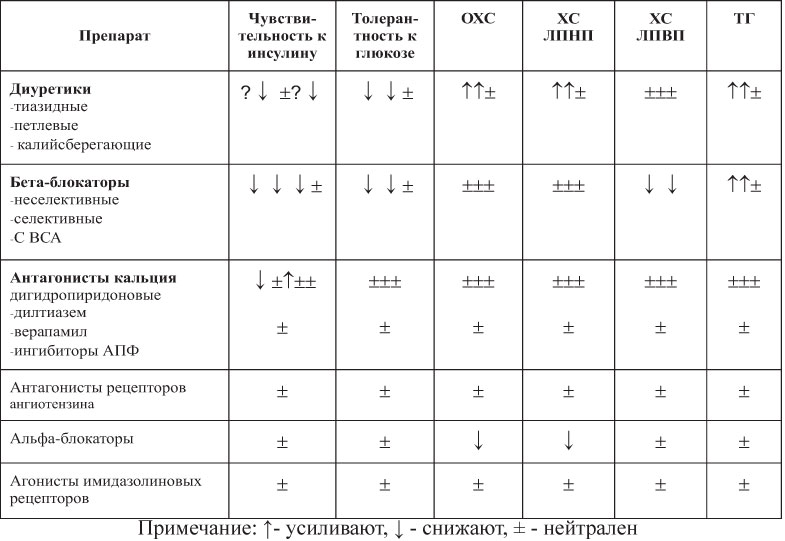
Артериальная гипертензия при МС является не только симптомом заболевания, но и одним из важнейших звеньев его патогенеза наряду с ГИ. Особенности патогенеза АГ при МС определяют показания и противопоказания к назначению тех или иных классов антигипертензивных препаратов или их отдельных представителей. При определении тактики терапии особое внимание следует уделять метаболическим эффектам различных классов антигипертензивных лекарственных средств.
Лечение АГ на фоне МС производится по общим принципам терапии АГ. Течение АГ в этой категории больных отличается большой «рефрактерностью» к антигипертензивным препаратам и более ранним поражением органов-мишеней. Назначением монотерапии редко позволяет достичь желаемого результата. Поэтому в подавляющем большинстве случаев лечение следует начинать с комбинации препаратов, тем более что среди пациентов с МС практически все относятся к группе высокого риска. Часто «рефрактерность» АД у больных с МС связана с синдромом об-структивного апноэ сна.
Таблица 18. Метаболические эффекты антигипертензивных препаратов
|
Ингибиторы АПФ |
антагонисты рецепторов ангиотензина II |
|
антагонисты рецепторов ангиотен-зина II |
антагонисты кальция |
|
ингибиторы АПФ |
диуретики |
|
антагонисты рецепторов ангиотен-зина II |
диуретики |
|
антагонисты кальция дигидропири-донового ряда |
бета-адреноблокаторы |
|
ингибиторы АПФ |
антагонисты кальция |
|
ингибиторы АПФ |
антагонисты имидазоли-новых рецепторов |
|
бета-адреноблокаторы |
альфа-адреноблокаторы |
Таблица 20. Основные группы препаратов для лечения АГ
|
Действующее вещество |
Коммерческое название |
Суточная доза |
|
Диуретики |
||
|
гидрохлортиазид |
Гипотиазид |
12,5-25 мг 1 раз |
|
хлорталидон |
Тенорик |
12,5-25 мг 1 раз |
|
индапамид -ретард |
- |
1,5 мг 1 раз |
|
фуросемид |
Фуросемид, Лазикс |
20 мг 2 раза |
|
спиронолактон |
Верошпирон |
25-200 мг 1-2 раза |
|
Бета-адреноблокаторы |
||
|
метопролола сукцинат |
Эгилок, Беталок |
50-150 мг 1 раз |
|
бисопролол |
Бисокард, Конкор |
2,5-15 мг 1 раз |
|
небиволол |
Небилет |
2,5-5 мг 1 раз |
|
карведилол |
Карвидил, Таллитон |
6,25-25 мг 2 раза |
|
Антагонисты кальция |
||
|
дилтиазем |
Дилтиазем Ланнахер |
90-180 мг 2 раза |
|
верапамил |
Тарка |
120-480 мг 1-2 раза |
|
нифедипин |
Коринфар-ретард, Кордипин-ретард |
30-90 мг 1 раз |
|
фелодипин |
Фелодип, Плендил |
2,5-20 мг 1 раз |
|
амлодипин |
Кардилопин, Норваск |
1,5-10 мг 1 раз |
|
Ингибиторы ангиотензин-превращающего фермента (АПФ) |
||
|
каптоприл |
Капотен, Капозид |
25-150 мг 2-3 раза |
|
эналаприл |
Эднит, Энап |
5-40 мг 1-2 раза |
|
лизиноприл |
Диротон, Ирумед |
2,5-20 мг 1 раз |
|
фозиноприл |
Фозикард, Моноприл |
10-80 мг 1 раз |
|
квинаприл |
Аккупро |
5-15 мг 1 раз |
|
моэксиприл |
Моэкс |
7,5-30 мг 1 раз |
|
периндоприл |
Престариум, Нолипрел |
2-16 мг 1 раз |
|
Антагонисты рецепторов ангиотензина II |
||
|
лозартан |
Лориста, Лозап |
25-100 мг 1-2 раза |
|
валсартан |
Диован |
80-320 мг 1 раз |
|
ирбесартан |
Апровель |
75-300 мг 1 раз |
|
кандесартан |
Атаканд |
8-32 мг 1 раз |
|
телмисартан |
Микардис |
40-160 мг 1 раз |
|
эпросартан |
Теветен |
400-800 мг 1-2 раза |
|
Агонисты имидазолиновых рецепторов |
||
|
моксонидин |
Физиотенз |
0,2-0,8 мг 1-2 раза |
|
Лльфа-адреноблокаторы |
||
|
празозин |
Празозин |
0,5-20 мг 2-3 раза |
|
доксазозин |
Кардура, Камирен |
1-16 мг 1 раз |
|
теразозин |
Корнам, Сетегис |
1-20 мг 1 раз |
Таблица 21. Фиксированные комбинированные препараты
|
Название |
Состав препарата |
|
Нолипрел |
Периндоприл 2 мг и индапамид-ретард 0,625 мг |
|
Нолипрел форте |
Периндоприл 4 мг и индапамид-ретард 1,25 мг |
|
Логимакс |
Фелодипин 5 мг и метопролол сукцинат 47,5 мг |
|
Ко-ренитек |
Эналаприла малеат 20 мг и гидрохлортиа-зид 12,5 мг |
|
Капозид |
Каптоприл 25 или 50 мг и гидрохлортиа-зид 25 и 15 мг |
|
Аккуретик |
Кванаприл 10 (20) мг и гидрохлортиазид 12,5 и 25 мг |
|
Гизаар |
Лозартан калия 50 мг и гидрохлортиазид 12,5 мг |
|
Ко-диован |
Валсартан 80 (160) мг и гидрохлортиазид 12,5 мг |
|
Фозид |
Фозиноприл 10(20) мг и гидрохлортиазид 12,5 и 25 мг |
Цель ЗГТ - частично заменить гормональную функцию яичников при дефиците половых гормонов, используя такие минимально-оптимальные дозы гормональных препаратов, которые реально улучшили бы общее состояние больных, обеспечили бы профилактику поздних обменных нарушений и не сопровождались бы побочными эффектами эстрогенов и прогестагенов, особенно в эндометрии и молочных железах.
Эстрогены. Существует два основных метода введения натуральных эстрогенов - пероральный и парентеральный.
Перорально назначенные натуральные эстрогены в желудочно-кишечном тракте частично превращаются в эстрон, в печени подвергаются первичному метаболизму с образованием биологически неактивных сульфатных форм. Таким образом, для достижения физиологического уровня эстрогенов в органах-мишенях необходимо их назначение в супрафизиологических дозах.
Парентерально введенные эстрогены достигают органов-мишеней, минуя их первичный метаболизм в печени, и соответственно могут оказывать терапевтический эффект в меньших дозах.
При парентеральном назначении эстрогенов используются различные пути введения. Системный эффект достигается при внутримышечном, вагинальном, чрескожном (в виде пластырей) и накожном (в виде мазей) введении. Местный эффект достигается при вагинальном введении эстрогеновых препаратов в виде мазей, свечей, колец, пессариев для лечения урогенитальных расстройств.
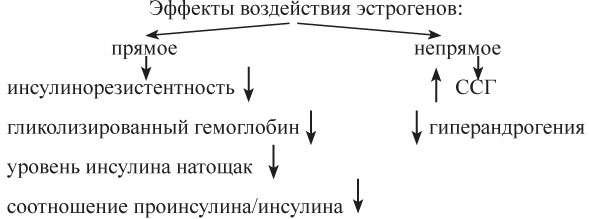
Гипергликемизирующий эффект эстрогенов является временным, зависит от дозы и длительности применения и не служит противопоказанием к их назначению при соответствующей коррекции углеводного обмена. Пероральное использование 17-β-эстрадиола в дозе 2 мг в сутки не ухудшает углеводный обмен и не влияет на инсулинорезистентность даже при длительном применении (более 6 лет).
Гестагены
В результате анализа влияния на метаболизм глюкозы и инсулина дидрогестерон и норэтистерона ацетат признаны практически нейтральными средствами; в то же время левоноргестрел и медроксипрогестерона ацетат способствуют развитию ИР.
При комбинации с эстрогенами прогестагены могут оказывать влияние, аналогичное такому же при монотерапии, однако в этом случаев выявляется ряд новых особенностей. Сочетание норэтистерона ацетата с эстрогенами нейтрально по отношению к показателям углеводного обмена, но лишь при использовании не более 12-18 мес.
В противоположность этому комбинация левоноргестре-ла и медроксипрогестерона ацетата с эстрогенами могут приводить к ухудшению толерантности к углеводам.
Монотерапия эстрогенами - возможно только у женщин, перенесших гистерэктомию. Эстрогены назначают прерывистыми курсами по 3-4 нед с 5-7-дневными перерывами. У женщин, страдающих сахарным диабетом, оптимальным является использование препаратов: «Эстрофем» (17-β-эстрадиол - 2 мг) в течение 28 дней, при чрескожном введении - «Климара», «Дивигель».
Эстрогены в комбинации с гестагенами. У женщин в пери- и пременопаузальной периодах используется циклическая или комбинированная заместительная гормональная терапия.
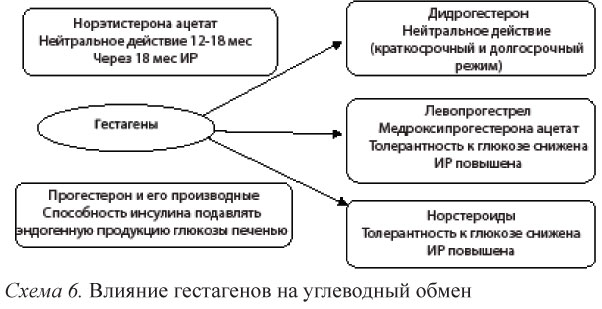
Таблица 22. Сравнительная характеристика биологических эффектов прогестагенов
|
Наименование |
Анти-андро-генный |
Глюко- корти- коид- ный |
Антими-нерало-корти-коидный |
|
Прогестерон |
± |
|
+ |
|
Дидрогестерон |
± |
|
± |
|
Me дроге стон |
± |
|
- |
|
17-гидроксипрогестерона дериваты: Хлормадинона ацетат Ципротерона ацетат Мегестрола ацетат Медроксипрогестерона ацетат |
+ ++ + |
+ + + + |
---- |
|
17-гидрокси-19-норпрогестерона дериваты: Номегестрола ацетат Промегестон Тримегестон |
+ ± |
--- |
± |
|
Спиронолактона дериваты: Дроспиренон |
+ |
- |
+ |
|
19нортестостерона дериваты: Норэтистерон Линестренол Норэтинодрен Левоноргестрел Норгестимат Дезогестрел Гестоден Диеногест |
+ |
+ |
+ |
- положительное влияние на некоторые показатели липид-ного спектра крови: снижение общего холестерина; снижение ХС ЛПНП; повышение ХС ЛПВП; снижение уровня ХС ЛПНП;
- положительное влияние на обмен в эндотелии сосудов (повышение синтеза оксида азота и простациклина), что способствует снижению резистентности сосудов. Это же влияние эстрогены оказывают и при парентеральном введении.
- возможность неполного всасывания гормонов в желудочно-кишечном тракте, особенно при его заболеваниях;
- активный метаболизм при прохождении через печень, повышение концентрации эстрогенов в печени может стимулировать синтез биологически активных веществ (факторов свертывания, ангиотензина, половых стероид-связывающего и тироксин-связывающего глобулинов, метаболитов эстрогенов);
- предрасположение к образованию камней в желчном пузыре в связи с возможным снижением синтеза желчных кислот. Повышение уровня эстрона может способствовать повышению коэффициента насыщения желчи со снижением растворимости желчных кислот.
Антиагрегантная терапия
У пациентов с МС снижается активность фибринолитической системы, что связано с повышением концентрации и активности ингибитора тканевого активатора плазминогена 1 (ИАП-1). Как показали результаты ряда исследований, к повышению продукции ИАП-1 приводят ИР, ГИ, гипергликемия, ожирение, гипер-триглицеридемия, ФНО-α и трансформирующий фактор роста-β, вырабатываемые адипоцитами висцеральной жировой ткани. Эти изменения определяют необходимость назначения антиагре-гантной терапии больным с МС. Согласно рекомендациям ВНОК по диагностике и лечению АГ (2008г.), пациентам с МС и контролируемой АГ необходимо назначать аспирин в низких дозах 75-100 мг.
Особенности лечения гестационного сахарного диабета и коррекция дислипидемии во время беременности
Проведение лечебных мероприятий у тучных беременных является весьма сложной задачей. Необходимо обучать пациенток правильному питанию, убеждать в необходимости расширения двигательной активности, в ряде случаев показана консультация психолога.
По данным последних исследований, если на фоне диеты глюкоза крови натощак ≥ 5,2 ммоль/л, через 1 час после еды - > 7,8 ммоль/л, а через 2 часа после еды - > 6,7 ммоль/л, рекомендуется назначение инсулинотерапии, чтобы предотвратить развитие диабетической фетопатии.
Часто для нормализации углеводного обмена бывает достаточно введения небольших доз инсулина короткого или ультракороткого действия перед основными приемами пищи. Однако по мере прогрессирования беременности потребность в инсулине может изменяться.
Следует особо отметить, что при неэффективности диеты назначать пероральные сахароснижающие препараты беременным абсолютно недопустимо!
С целью коррекции и профилактики дислипидемии при ожирении рекомендуется назначать беременным курсы гепато-тропных и метаболических препаратов: хофитол, эссенциале, ме-тионин, гептрал, липоевая кислота, препараты полиненасыщенных жирных кислот.
Хофитол - вытяжка из водного экстракта сока свежих листьев артишока, лекарственное средство, обладающее системным действием, с преимущественным прямым влиянием на печень и почки. Препарат уменьшает синтез холестерина гепатоцитами, нормализует внутриклеточный обмен фосфолипидов, уменьшает холестаз и цитолиз, тем самым нормализует показатели ли-пидограммы; нормализует клубочковую фильтрацию, обладает мягким калийсберегающим диуретическим эффектом, обладает выраженными дезинтоксикационными свойствами, нормализует белковый и углеводный обмен. Учитывая широкий спектр действия и практическое отсутствие побочных эффектов, широко применяется в акушерской практике.
Профилактика и лечение метаболического синдрома у детей и подростков
Основной целью лечения и профилактики МС является предотвращение или максимально возможное снижение общего риска развития сердечно-сосудистой заболеваемости, нарушений репродуктивной функции, характерной для МС. На начальных этапах развития МС важны мероприятия , направленные на формирование здорового образа жизни, оптимизацию двигательного режима, борьбу с избыточной массой тела и перееданием.
Основная тактика лечения - это рациональное питание в сочетании с индивидуальной физической нагрузкой, в случае необходимости - их комбинация с фармакологическими препаратами. У детей применяются орлистат (ксеникал) - ингибитор панкреатической и кишечной липазы, улучшающий показатели ли-пидного и углеводного обмена; метформин (сиофор, глюкофаж) - бигуанид, повышающий чувствительность тканей к инсулину, способствующий стабилизации и снижению массы тела. При выраженной дислипидемии детям назначают гиполипидемические препараты. При смешанной и изолированной гиперхолестерине-мии применяют эссенциальные фосфолипиды, анионо-обменные смолы, пробукол, статины, при гипертриглицеридемии - пера-параты, содержащие ω3 - полиненасыщенные жирные кислоты (омакор) и фибраты [54].
Профилактика метаболического синдрома
Клиническая практика свидетельствует, что совокупность метаболических нарушений длительное время протекает бессимптомно, а обращение за помощью происходит по поводу клинически выраженных проявлений атеросклероза, что существенно ухудшает качество жизни и прогноз. Своевременная диагностика метаболического синдрома позволяет идентифицировать категорию лиц с высоким риском сердечно-сосудистых заболеваний для последующего активного наблюдения и эффективного лечения. Сочетание компонентов метаболического синдрома даже при неполной манифестации проявлений означает высокий риск развития заболеваний, обусловленных атеросклеротическим процессом. В настоящее время рекомендуется использовать многокомпонентный подход к выявлению и лечению метаболического синдрома, позволяющий уменьшить ряд метаболических нарушений и снизить суммарный риск ишемической болезни сердца.
Алгоритм лечения больных с МС без АГ.
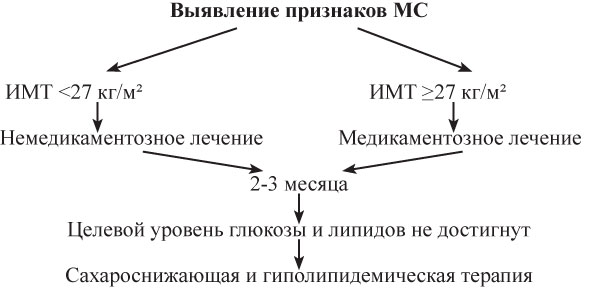

Таблица 23. Алгоритм ведения женщин с ожирением
|
Общий риск <5% |
ОХС > 5 ммоль/л (190 мг/дл) Рекомендации по изменению образа жизни и немедикаментозная терапия. Цель снизить ОХС<5 ммоль/л и ХС ЛПНП < 3 ммоль/л (115 мг/дл). |
Повторное наблюдение - 1 раз в 5 лет |
|
Общий риск >5% |
ОХС > 5 ммоль/л (190 мг/дл) Измерить натощак: ОХС, ХС ЛПВП, ТГ. Рассчитать ХС ЛПНП. Дать рекомендации по изменению образа жизни, немедикаментозной терапии. |
Через 3 месяца повторное исследование липидов. |
|
|
Через 3 месяца ОХС<5 ммоль/л (190 мг/дл) и ХС ЛПНП < 3 ммоль/л (115 мг/дл). Продолжить следовать данным рекомендациям, но если фатальный риск > 5 ммоль/л, начать медикаментозную терапию. |
Цель - снизить ХС<4,5 ммоль/л (175 мл/ дл), ХС ЛПНП <2,6 ммоль/л (100 мг/дл) и ХС ЛПВП >1,0 ммоль/л (40 мг/дл) |
|
|
Через 3 месяца ОХС >5 ммоль/л (190 мг/дл) и ХС ЛПНП >3ммоль/л (115 мг/дл). Продолжить следовать данным рекомендациям и начать медикаментозную терапию. |
|
Таблица 24. Стратификация риска у больных АГ
|
|
Артериальное давление (мм рт.ст.) |
|||
|
ФР, ПОМ и СЗ |
130- 139/85-89 |
АГ I ст 140-159/90-99 |
АГ II ст 160-179/100-109 |
АГ III ст ≥180/110 |
|
Нет ФР |
Незначимый |
Низкий риск |
Средний риск |
Высокий риск |
|
1-2 ФР |
Низкий риск |
Средний риск |
Средний риск |
Очень высокий риск |
|
≥3 ФР, ПОМ, МС или СД |
Высокий риск |
Высокий риск |
Высокий риск |
Очень высокий риск |
|
АКС |
Очень высокий риск |
Очень высокий риск |
Очень высокий риск |
Очень высокий риск |
ФР - фактор риска, АКС - ассоциированные клинические состояния, ПОМ - поражения «органов-мишеней».
