
Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания

ПЕРЕЛОМЫ ОБЛАСТИ КОЛЕННОГО СУСТАВА. МЕХАНИЗМ ПОВРЕЖДЕНИЯ. КЛИНИКА. ДИАГНОСТИКА. ЛЕЧЕНИЕ
Рябчиков И. В., Панков И. О.,
Глава 6. ОСОБЕННОСТИ ВОССТАНОВИТЕЛЬНОГО ЛЕЧЕНИЯ В РАЗЛИЧНЫЕ ПЕРИОДЫ РЕАБИЛИТАЦИИ к.м.н. И.В. Рябчиков, д.м.н. И.О. Панков, м.н.с. В.Р. Нагматуллин
Как отмечалось выше, при повреждениях опорно-двигательного аппарата физическая реабилитация подразделяется на периоды в соответствии с периодами течения процессов восстановления при травме. Здесь выделяются иммобилизационный, постиммобилизационный и восстановительный периоды реабилитации.
Задачи восстановительной терапии в каждом из периодов определены В.А.Епифановым (2002, 2005).
Иммобилизационный период
Иммобилизационный период в реабилитации соответствует послеоперационному периоду в травматологии и ортопедии, когда конечность фиксирована в аппарате внешней фиксации или в иммобилизирующей повязке. В этот период функция конечности значительно снижена. Неоходимо отметить, что длительность иммобилизационного периода различна и зависит от вида лечения, способа репозиции и фиксации, а также от вида и характера повреждения конечности.
Задачи реабилитации в этот период следующие:
1. Ускорить рассасывание кровоизлияний (внутритканевых гематом) и отека тканей.
2. Улучшить крово- и лимфообращение, а также обмен веществ в пораженном сегменте конечности и во всем организме.
3. Способствовать образованию костной мозоли и заживлению мягких тканей.
4. Предупредить спаечный процесс, атрофию мышц, развитие контрактур.
Физиотерапевтическое лечение в иммобилизационном периоде направлено на купирование болевого синдрома и воспаления тканей, улучшение кровообращения, стимуляцию репаративно-регенеративных процессов в поврежденном сегменте конечности (Г.Н. Пономаренко, 2005). В этот период при переломах области коленного сустава назначаются различные физические методы лечения.
Анальгетические методы: электрофорез анестетиков, амплипульсфорез анестетиков, ультрасонофорез анестетиков, диадинамотерапия, амплипульс-терапия, СУФ-облучение в эритемных дозах.
Противовоспалительные методы: УВЧ-терапия, СВЧ-терапия.
Сосудорасширяющие методы: электрофорез сосудорасширяющих препаратов, инфракрасное облучение, низкочастотная магнитотерапия.
Репаративно-регенеративные методы: высокочастотная магнитотерапия, инфракрасная лазеротерапия, гелиотерапия.
Миостимулирующие методы: диадинамо- и амплипульстерапия, мионейростимуляция мышц голени и бедра.
Витаминостимулирующие и иономодулирующие методы: электрофорез витаминов, СУФ-облучение в субэритемных дозах.
Фибромодулирующие методы: электрофорез дефиброзирующих препаратов, ультрафонофорез дефиброзирующих препаратов, ультразвуко-
вая терапия.
ЛФК применяют в первые дни после травмы. Пострадавшие выполняют движения в суставах здоровой и в неиммобилизированных суставах поврежденной конечностей, выполняют дыхательные и идеомоторные упражнения, производят изометрические напряжения мышц, вначале здоровой, а затем больной конечности. Последние выполняются с большим количеством повторений несколько раз в день (В.К. Бецишор, 1985, В.А. Епифанов, 2002).
В занятия включают дыхательные, а также общеразвивающие упражнения для неповрежденной конечности; сгибание и разгибание пальцев стопы поврежденной конечности; поднимание таза с опорой на руки и стопу здоровой ноги, максимальное расслабление мышц бедра (Попов Н.С., 2005).
Время начала активных и пассивных движений в поврежденном суставе определяется индивидуально, но чем раньше, тем лучше. Ранние осторожные движения не только не угрожают смещением отломков, но оказывают благотворное влияние на суставные поверхности, капсулу, связочный аппарат и мышцы, от функционального состояния которых зависит восстановление функции сустава (Е.Ф. Древинг, 1954).
В первый период занятия лечебной гимнастикой начинают через 1–2 дня после операции.
Кроме упражнений для здоровой нижней конечности проводят упражнения для оперированной конечности: активные движения пальцами стоп, движения в голеностопном и тазобедренном суставах, изометрические напряжения мышц бедра и голени (от 4–6 до 16–20), которые больные должны выполнять самостоятельно через каждый час (А.Ф. Каптелин, 1969).
С целью улучшения крово- и лимфообращения, уменьшения отека тканей пациентам рекомендуется периодически опускать поврежденную конечность, придавая ей затем возвышенное положение.
В этот период возможно назначение лечебного массажа на нетравмированных сегментах конечности, а также здоровой конечности.
Массаж снимает болевой синдром, способствует рассасыванию кровоизлияния в области перелома, способствует образованию костной мозоли и восстановлению функции нижней конечности. Учитывая рефлекторные взаимосвязи, массируется и неповрежденная конечность от таза до стопы. Массаж выполняется энергично. Сеанс массажа состоит, главным образом, из приемов «выжимания» и «растирания». Продолжительность сеансов 8–12 минут (Бирюков А.А., 2004).
В первые дни иммобилизационного периода одна из задач лечебного массажа – снижение мышечного гипертонуса, возникающего, как правило, в мышцах выше места повреждения. С этой целью приемы поглаживания применяются не только на участках, расположенных выше очага травмы, но и на груди, животе, здоровой конечности. Кроме поглаживания можно производить легкое разминание и потряхивание.
При около- и внутрисуставных переломах области коленного сустава необходимо также массировать нижнегрудной и пояснично-крестцовый отделы позвоночника: зоны иннервации Th II – Th XI, L I – L V, S I – S III. Затем массируют здоровую конечность и сегменты пораженной конечности, свободные от опор аппарата внешней фиксации.
Частичная нагрузка на поврежденную конечность определяется индивидуально в каждом конкретном случае перелома и может быть разрешена на вторые – третьи сутки после операции.
На приведенных фотографиях представлен клинический пример полного восстановления функции коленного сустава и нижней конечности у пациента с переломом области коленного сустава в аппарате внешней фиксации (рис. 6.1).
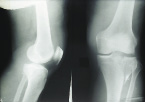


а б
Рис. 6.1. Рентгенограмма и фотография пациента К., 1968 г.р., с переломом наружного мыщелка левой большеберцовой кости:
а – слайд с рентгенограммы; б – фотография пациента перед демонтажем аппарата, полная функция коленного сустава и суставов нижних конечностей
Постиммобилизационный период
Длительность постиммобилизационного периода также различна и зависит от вида, характера и тяжести повреждения, вида лечения, а также способа репозиции и фиксации конечности. При применении метода чрескостного остеосинтеза при переломах области коленного сустава длительность этого периода в среднем составляет 1,5–2 месяца.
Задачами реабилитации в этот период являются:
1. Завершение регенерации поврежденной области (нормализация структуры костной мозоли, восстановление связочного аппарата сустава).
2. Уменьшение атрофии мышц, а также тугоподвижности сустава.
3. Увеличение силы мышц и восстановление функции поврежденной конечности.
В постиммобилизационном периоде возможно применение всего комплекса физиотерапевтического лечения, включая все методы анальгетического, противовоспалительного, сосудорасширяющего, миостимулирующего, фибромодулирующего и репаративно-регенеративного воздействия. К вышеперечисленным видам лечения в этот период можно добавить парафино- и озокеритотерапию, а также аппликации лечебных грязей.
Здесь наряду с общеразвивающими упражнениями широко применяются специальные упражнения для поврежденного сегмента, – вначале в облегченных условиях: с помощью инструктора, со снятием веса сегмента (на гладких поверхностях и в водной среде – в условиях бассейна). Используются пассивные и активно-пассивные движения.
В этом периоде рекомендуется назначение лечебного массажа поврежденной конечности (Бирюков А.А., 2004).
Массируется вся конечность. Начинают массаж вне места перелома, затем переходят к массажу поврежденной зоны.
Время отсасывающего массажа зависит от места повреждения. При переломе проксимального отдела большеберцовой кости – 3-5 минут массажа бедра. При переломе дистального суставного конца бедренной кости время процедуры значительно увеличивается, т.к. отсасывающий массаж в этом случае выполняется не только на ягодичной области, но и груди, животе и другой конечности.
Применяются приемы выжимания, разминания и потряхивания. Если собственно травмированную зону не всегда можно массировать сразу после демонтажа и снятия аппарата внешней фиксации, то отсасывающий и рефлекторный массаж (на здоровой конечности) полезен в любом случае. Выполняется он энергично, продолжительность сеанса может достигать 10-12 минут.
При отсасывающем массаже применяют комбинированное поглаживание. Число повторов определяется состоянием травмированного участка и расположенных выше и ниже мышц, также учитывается степень отечности тканей. Основное время сеанса должно уделяться выжиманию и разминанию.
В области перелома в первые дни после демонтажа и снятия аппарата внешней фиксации применяют только легкие поглаживания. Энергичный массаж может вызвать боль, раздражение и даже привести к повреждению подкожных капилляров. Успешное восстановление функции нижней конечности возможно при условии постепенного перехода от поглаживания к более сильным приемам – выжиманию и разминанию. При этом необходимо эти приемы сочетать с приемом поглаживания.
Для устранения рубцов, растягивания образовавшихся спаек применяются растирания – прямолинейное, кругообразное и зигзагообразное подушечками четырех пальцев, а также первыми пальцами кистей рук. Все растирания чередуются с поглаживанием и разминанием, которые выполняются как в области перелома, так и проксимальнее и дистальнее места повреждения. Если в результате перелома образовалась контрактура смешанного генеза, сопровождающаяся рефлекторным повышением мышечного тонуса, ее устраняют с помощью поглаживания и потряхивания. При выраженной мышечной атрофии массаж должен быть более сильным, а время массажа – более длительным.
Все сеансы массажа должны сочетаться с активными и пассивными движениями. При тугоподвижности суставов необходимо приступать к энергичным пассивным движениям, которые, однако, не должны вызывать резкой боли ни в области перелома, ни в поврежденном суставе.
Во втором периоде реабилитации задачами ЛФК являются:
1. Восстановление движений в коленном суставе.
2. Борьба с отечностью поврежденной конечности.
3. Профилактика посттравматического плоскостопия.
ЛФК во второй период реабилитации направлена на восстановление полной амплитуды движений в коленном суставе, нормализацию функции нервно-мышечного аппарата и восстановление нормальной ходьбы.
Вначале упражнения следует выполнять лежа на спине, а последующие сеансы – на боку, животе и сидя, чтобы не вызвать перерастяжения восстановленных связок коленного сустава при их повреждении.
Для увеличения амплитуды движений в коленном суставе следует проводить лечение положением или с использованием небольшой тяги на блочном тренажере: больной ложится на живот и с помощью блочного аппарата производит сгибание голени. На блочных или других тренажерах производятся тренировки для увеличения силы и выносливости мышц травмированной конечности. С целью полного восстановления амплитуды движений в коленном суставе используют тренировки на велоэргометре и ходьбу по ровному полу, перешагивание через предметы (набивные мячи, заборчики), ходьбу по лестнице (В.А. Епифанов, 2002, 2005).
Рекомендуются упражнния в водной среде: приседания на здоровой ноге, маховые движения, сгибания в тазобедренном и коленном суставах. Занятия проводятся в течение 40–50 минут, 3–4 раза в день.
В занятия, наряду с общеразвивающими упражнениями, охватывающими все группы мышц, включаются специальные: активные движения пальцами стопы – захватывание мелких предметов, их удержание,
движения стопой, тыльное и подошвенное сгибание, супинация и пронация, перекатывание ногой теннисного мяча и др. Выполняются упражнения в различных вариантах ходьбы: на носках, на пятках, на наружном или внутреннем своде стоп, вперед, спиной, боком, перекрестным шагом, в полуприседе, упражнения с опорой стопы на перекладину, на велотренажере.
Специальные физические упражнения для поврежденного сегмента постепенно расширяются: проводятся с возможно большей амплитудой, с сопротивлением, с постепенно увеличивающимися грузами на тренажерах, с предметами, гантелями. Длительность занятий (2–3 раза в день) увеличивается до двух-трех часов.
В этот период реабилитации показано полноценное проведение
CPM-терпи на аппаратах Arthromot с целью полного восстановления функции поврежденной конечности.
Восстановительный (тренировочный) период реабилитации
Третий период – тренировочный – начинается с момента, когда признается, что поврежденный сегмент функционально восстановлен, но не полностью. В этот период (спустя 3–4 месяца после операции) решаются задачи полного восстановления функции коленного сустава, а также нервно-мышечного аппарата нмжней конечности.
Задачами реабилитации в периоде восстановления являются: окончательное восстановление функции поврежденного сегмента конечности и всего организма в целом; адаптация пациента к бытовым и производственным нагрузкам. В случаях невозможности полного восстановления функции по причине тяжести травмы – формирование необходимых компенсаций для поврежденного сустава.
В это время физические нагрузки по характеру должны приближаться к систематической тренировке. Для этого используются несколько групп упражнений: общеразвивающие, а также специальные – для увеличения объема и силы мышц в зоне повреждения, восстановления двигательных актов – бытовых, производственных, в том числе, – нормализации ходьбы (при повреждениях суставов нижних конечностей).
Пациент ходит без опоры и с опорой на поврежденную ногу. Период продолжается до полного восстановления движений во всех суставах и нормализации походки (4,5–6 месяцев). В занятия включаются: бег, прыжки, подскоки, перешагивание или перепрыгивание через препятствия, упражнения на координацию, равновесие, подвижные игры, плавание в бассейне. Люди пожилого возраста выполняют эти упражнения с учетом своих возможностей (Н.С. Попов, 2005).
Здесь применяется весь комплекс физиотерапевтического лечения, массаж, мануальная терапия, иглорефлексотерапия, активная и пассивная лечебная физическая культура, CPM-терапия. Целью массажа, а также других видов восстановительного лечения в этот период является способствовование полному восстановлению функции пораженного сегмента конечности и всего организма. Массаж в это время должен быть более длительным и глубоким: 70 % времени отводится на разминание, 20 % – на растирание, 10 % – на движения. Сеансы проводятся ежедневно.
На приведенных фотографиях представлен клинический пример полного восстановления функции коленного сустава и нижней конечности у пациента с полифрагментарным импрессионно-компрессионным переломом проксимального суставного конца большеберцовой кости после проведенной реконструктивной операции и комплексного восстановительного лечения (рис. 6.2).
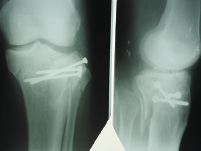
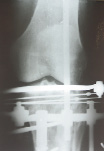
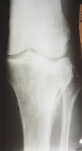
а б в



г
Рис. 6.2. Рентгенограмма и фотография пациента Г., 1959 г.р., с полифрагментарным импрессионно-компрессионным переломом мыщелков левой большеберцовой кости:
а, б, в – слайды с рентгенограмм; г – фотография пациента через 4 года после операции удаления винтов и чрескостного остеосинтеза аппаратом внешней фиксации – восстановление функции коленного сустава и суставов нижних конечностей
Приведенные клинические примеры убедительно показывают роль и значение восстановительной терапии в комплексном лечении пациентов с переломами области коленного сустава на всех этапах медицинской реабилитации. Применение комплексного восстановительного лечения позволило значительно улучшить исходы у пациентов при различных видах и типах переломов, добиться восстановления функции коленного сустава и всей нижней конечности.
В заключение главы приводим примерные комплексы лечебной гимнастики, используемые в реабилитации пациентов с переломами области коленного сустава (Белая Н.А., 2001).
Упражнения для голеностопного сустава и суставов стопы
1. ИП – лежа на спине или сидя со слегка согнутыми в коленных суставах ногами. Сгибание и разгибание пальцев стоп (активно, пассивно). Сгибание и разгибание стопы здоровой ноги и больной попеременно и одновременно. Круговые движения в голеностопных суставах здоровой ноги и больной попеременно и одновременно. Поворот стопы внутрь и наружу. Разгибание стопы с увеличением объема движений с помощью тесьмы с петлей. Темп упражнений медленный, средний или меняющийся (20-30 раз).
2. ИП – то же. Носки ног положены один на другой. Сгибание и разгибание стопы с сопротивлением, оказываемым одной ногой при движении другой. Медленный темп (15-20 раз).
3. ИП – сидя со слегка согнутыми в коленных суставах ногами. Захватывание пальцами ноги мелких предметов (шарики, карандаши и т.п.) (6-10 раз).
4. ИП – сидя:
а) стопы обеих ног на качалке. Активное сгибание и разгибание здоровой стопы и пассивное – больной. Темп медленный и средний (60-80 раз);
б) стопа больной ноги на качалке. Активное сгибание и разгибание стопы. Темп медленный и средний (60-80 раз).
5. ИП – стоя, держась за рейку гимнастической стенки, или стоя, руки на пояс. Поднимание на носки и опускание на всю стопу. Поднимание носков и опускание на всю стопу. Темп медленный (20-30 раз).
6. ИП – стоя на 2-3-й рейке гимнастической стенки, хват руками на уровне груди. Пружинящие движения на носках, стараться как можно ниже опускать пятку. Темп средний (40-60 раз).
Упражнения для коленного сустава
1. ИП – сидя в постели. Мышцы ноги расслаблены. Захват рукой надколенника. Пассивные смещения его в стороны, вверх, вниз. Темп медленный (18-20 раз).
2. ИП – лежа на спине, больная нога полусогнута, поддерживается руками за бедро или упирается на валик. Сгибание и разгибание в коленном суставе с отрывом пятки от кровати. Темп медленный (12-16 раз).
3. ИП – сидя на краю кровати, ноги опущены:
а) сгибание и разгибание больной ноги в коленном суставе с помощью здоровой. Темп медленный (10-20 раз);
б) активное попеременное сгибание и разгибание ног в коленных
суставах. Темп средний (24-30 раз).
4. ИП – лежа на животе. Сгибание больной ноги в коленном суставе с постепенным преодолением сопротивления груза массой от 1 до 4 кг. Темп медленный (20-30 раз).
5. ИП – стоя с опорой о спинку кровати. Поднять вперед согнутую в коленном суставе больную ногу, разогнуть, опустить. Темп медленный и средний (8-10 раз).
Упражнения для тазобедренного сустава
1. ИП – лежа на спине, держась руками за привязанный к спинке кровати шнур. Переход в положение полусидя и сидя. Темп медленный (5-6 раз).
2. ИП – лежа на спине или стоя. Круговые движения прямой ногой наружу и внутрь. Темп только медленный (6-8 раз).
3. ИП – лежа на спине, взявшись руками за края кровати:
а) попеременное поднимание прямых ног; темп медленный (6-8 аз);
б) круговые движения поочередно ногой правой и левой. Темп медленный (3-5 раз).
4. ИП–лежа на боку, больная нога сверху. Отведение ноги. Темп медленный (4-8 раз).
5. ИП – стоя боком к спинке кровати, опираясь о нее рукой:
а) поднимание ноги вперед и отведение ее назад;
б) отведение ноги и руки в сторону. Темп только медленный (8-10 раз).
6. ИП – стоя, носки вместе. Наклон вперед, стараться достать пол концами пальцев или ладонями. Темп средний до быстрого (12-16 раз).
Упражнения для всех суставов нижней конечности
1. ИП – лежа на спине, стопа больной ноги на набивном мяче. Перекатывание мяча к туловищу и в ИП. Темп медленный (5-6 раз).
2. ИП – лежа на спине, взявшись руками за края кровати. «Велосипед». Темп средний до быстрого (30 раз).
3. ИП – стоя лицом к спинке кровати с опорой руками:
а) попеременное поднимание ног вперед, сгибая их в коленных и тазобедренных суставах. Темп медленный (8-10 раз);
б) полуприседание. Темп медленный (8-10 раз);
в) глубокое приседание. Темп медленный (12-16 раз).
4. ИП – стоя, больная нога на шаг вперед. Сгибание больной ноги в колене и наклон туловища вперед до положения «выпад». Темп медленный
(10-25 раз).
5. ИП – стоя лицом к гимнастической стенке. Лазание по стенке на носках с дополнительными пружинящими приседаниями на носке больной ноги. Темп медленный (2-3 раза).
6. ИП – вис спиной к гимнастической стенке:
а) попеременное и одновременное поднимание ног, согнутых в коленных суставах;
б) попеременное и одновременное поднимание прямых ног. Темп медленный (6-8 раз).
Результаты лечения пациентов с переломами области коленного сустава, а также обсуждение результатов приведены в заключительной главе настоящего исследования.