
Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания
1.3. Нарушения ритма сердца.
Аритмии сердца обнаруживаются у 70–75 % больных с инсультом [129, 172]. Наджелудочковая и желудочковая экстрасистолия, пароксизмы фибрилляции предсердий (ПФП) являются наиболее частыми симптомами ЦКС [50]. Сдвиги в работе гуморальных систем при острой ишемии мозга приводят к изменениям адренергического аппарата и усилению перекисного окисления липидов мембран кардиомиоцитов. Это вызывает уменьшение плотности и аффинности бета-адренергических рецепторов кардиомиоцитов, увеличение катехоламинов в миокарде, что приводит к морфофункциональным нарушениям мембран клеток с развитием разнообразных аритмий [49, 235].
При ХМ после перенесенного ИИ регистрируются следующие нарушения ритма сердца: наджелудочковые экстрасистолы (НЖЭС) в патологическом количестве с эпизодами аллоритмии– у 76 %, пароксизмы наджелудочковой тахикардии (НЖТ) – у 10,3 %, ПФП – у 24 %, желудочковые экстрасистолы (ЖЭС) в патологическом количестве – у 18 %, нарушения проводимости – у 10,3 % [66]. На увеличение наджелудочковых и желудочковых аритмий в острейшем периоде ИИ указывает и Е.С. Трунова [138]. Выявление этих форм аритмий должно особо учитываться при ведении больных даже с легкой и средней тяжестью
инсульта [102].
Данные экспериментальных и клинических исследований свидетельствуют о функциональной межполушарной асимметрии мозга
[236, 249, 250]. Характер нарушений сердечной деятельности при ИИ связан с локализацией процесса в головном мозге.
В настоящее время установлено, что некоторые отделы головного мозга участвуют в регуляции сердечной деятельности. Большинство авторов считает, что левое полушарие головного мозга в большей степени влияет на сердечную деятельность, чем правое [238, 239, 263]. Причина тому – наличие большого количества связей левого полушария с ретикулярной формацией мозгового ствола и другими отделами центральной нервной системы (ЦНС), посредством которых и происходит влияние на сердечную деятельность. Другие авторы считают, что нарушения сердечного ритма наиболее часто встречаются при правополушарном поражении [28, 146, 171, 231]. Этот вопрос остается недостаточно изученным. Обнаружена взаимосвязь между правополушарным инсультом и суправентрикулярной аритмией, а также между левополушарным инсультом и желудочковыми нарушениями ритма [215]. Основное влияние на сердечно-сосудистую автономную регуляцию оказывают кора островка, амигдалярная область, латеральные ядра гипоталамуса [226, 239].
При локализации очага ИИ в бульбарном отделе мозгового ствола и в области четверохолмия могут иметь место самые различные расстройства ритма и их сочетания: синусовая тахикардия, синусовая брадикардия, фибрилляция предсердий (ФП), экстрасистолия [260, 261]. При поражении продолговатого, среднего мозга и моста сочетанные кардиальные нарушения имеют место чаще и протекают тяжелее, чем при других локализациях инсульта [3]. Нарушение сердечной деятельности больше выражено при локализации ишемического размягчения в стволе головного мозга [18].
Нарушения ритма сердца и инсульт взаимосвязаны. В группах больных с кардиальной патологией чаще регистрируются тяжелые инсульты [132]. Нарушения ритма сердца могут быть самостоятельным фактором редукции мозгового кровотока и приводить к дополнительному ухудшению церебральной гемодинамики, а также усугублять течение сопутствующей патологии сердца у больных с ИИ [50, 144, 172, 254]. Частая НЖЭС вызывает редукцию мозгового кровотока на 7 %, ЖЭС – на 12 %, а желудочковая пароксизмальная тахикардия– на 40–75 % [186]. Кроме прочего, желудочковые аритмии и транзиторная ишемия миокарда у больных с атеросклерозом коронарных артерий могут приводить к декомпенсации сердечной деятельности вплоть до развития острого инфаркта миокарда и внезапной сердечной смерти [35]. Продолжительные наджелудочковые пароксизмальные тахикардии, устойчивые эпизоды пароксизмальной ФП приводят к значительной редукции ударного объема левого желудочка с последующим ухудшением церебральной гемодинамики [77, 107]. Описан клинический случай, когда преходящий синдром слабости синусового узла, обусловленный острым ИИ, явился причиной неврологического ухудшения [72].
Наличие ФП увеличивает вероятность смерти или повторного инсульта в 2,6 раза [95]. ФП у больных с ишемической болезнью сердца (ИБС) – важный фактор риска мозгового инсульта [270]. ФП у больных с ИИ встречается в 18–48 % случаев [251]. У 10–15 % таких больных, не имевших острого нарушения мозгового кровообращения, при компьютерной томографии обнаруживаются клинически бессимптомные очаговые поражения мозга – «немые» инфаркты [91].
1.3.1. Нарушения ритма сердца в острейшем периоде инсульта
В проведенном исследовании оценивалась распространенность и количество аритмий за сутки. Наджелудочковые экстрасистолы и желудочковые экстрасистолы в количестве более 720 за сутки расценивали как частые. Градации ЖЭС оценивали по классификации P. Lown и M. Wolf (1971) [43]. Циркадный тип ЭС определяли, разделив количество ЭС на основании большей (> 70 %) представленности в различные периоды суток на дневной, ночной и смешанный типы [113, 275].
Качественный анализ аритмий пациентов, включенных в исследование показал, что НЖЭС более 100 в сутки регистрировалась с одинаковой частотой в ОГ и ГК – в 39,81 и 39,74 % случаев соответственно, что было в 11,95 выше (P < 0,001), чем в ГЗК. Частые НЖЭС встречались в 3,07 раза чаще (Р < 0,05) в ОГ в сравнении с ГК (15,74 % против 5,13 %) (табл. 1.3.1.1). В ГЗК частой экстрасистолии не было.
Выявляемость наджелудочковой бигеминии, парных НЖЭС в ОГ была незначительно выше, чем в ГК и существенно выше, чем в ГЗК. Выявлена высокая распространенность неустойчивой наджелудочковой тахикардии в ОГ, незначительно чаще, чем в ГК (50 % случаев против 39,74 %) и в 1,87 раза чаще (Р < 0,02), чем в ГЗК. Пароксизмы фибрилляции предсердий наблюдались у 3 (2,78 %) больных ОГ, 6 (7,69 %) – ГК и не встречались в ГЗК.
Кроме качественной и количественной характеристик, важен и хронотип ЭС. Впервые Т. Yanaga et. al. [274] отметили различие в клиническом течении экстрасистолии, в зависимости от циркадного типа аритмии. Более благоприятным является дневной тип, а наибольшая толерантность к проводимой антиаритмической терапии отмечается у больных со смешанным циркадным типом. В нашем исследовании при анализе циркадного профиля наджелудочковых ЭС прослеживалась тенденция преимущественно в ОГ к снижению распространенности благоприятного дневного и увеличение неблагоприятного ночного и смешанного типов в сравнении с ГЗК.
Частые ЖЭС регистрировались в ОГ в 3,62 раза чаще (P < 0,05), чем в ГК (в 9,26 % случаев против 2,56 %). В ГЗК частых ЖЭС не было.
ЖЭС высоких градаций в целом встречались в ОГ и ГК примерно одинаково часто – в 62,96 и 62,82 % случаев, превышая таковые показатели ГЗК в 1,89 раза (P < 0,005). Однако, некоторые ЖЭС высоких градаций в ОГ регистрировались чаще, чем в ГК: ЖЭС 3-х и более морфологий – в 1,84 раза (Р < 0,05) (25,92 % против 14,10), ранние – в 1,78 раза (P < 0,02) (34,26 % против 19,23). Прослеживалась тенденция к увеличению распространенности коротких эпизодов ЖТ в ОГ (в 10,19 % случаев против 2,56) (P < 0,1).
Известно, что классификация P. Lown и M. Wolf основывалась на оценке желудочковых аритмий у больных с острой коронарной недостаточностью. Для оценки желудочковых аритмий для больных с другой сердечно-сосудистой патологией или без нее эта классификация была модифицирована Ryan N. и Kenna W.Mc. В измененной классификации ранние экстрасистолы не относились к высоким градациям.
Применив эту модифицированную классификацию в нашем исследовании, мы получили ту же частоту ЖА высоких градаций как в ОГ, так и в ГК – 63 % и 62,8 % соответственно, так как ранние ЖЭС в нашем исследовании не встречались изолированно, а всегда имело место их сочетание с другими ЖА высоких градаций.
Таблица 1.3.1.1
Выявляемость аритмий (n, %)
|
Вид аритмии |
ОГ (n = 108) |
ГК (n = 78) |
ГЗК (n = 30) |
|
1 |
2 |
3 |
4 |
|
Наджелудочковые аритмии |
|||
|
НЖЭС |
107 (99,07 ٪) |
77 (98,72 ٪) |
29 (96,67 ٪) |
|
Более 100 в сутки |
43 (39,81 ٪) |
31 (39,74 ٪) |
1 (3,33 ٪) P1 < 0,001 P2 < 0,001 |
|
Более 30 в час |
28 (25,93 ٪) |
19 (24,36 ٪) |
0 |
|
Частые (более 720 в сутки) |
17 (15,74 ٪) |
4 (5,13 ٪) P1 < 0,05 |
0 |
|
Бигеминия |
22 (20,37 ٪) |
13 (16,57 ٪) |
0 |
|
Парные |
70 (64,81 ٪) |
50 (64,10 ٪) |
12 (40 ٪) P1 < 0,02 P2 < 0,05 |
|
1 |
2 |
3 |
4 |
|
НЖТ |
54 (50 ٪) |
31 (39,74 ٪) |
8 (26,67 ٪) P1 < 0,02 |
|
ПФП |
3 (2,78 ٪) |
6 (7,69 ٪) |
0 |
|
Циркадные типы НЖЭС |
|||
|
Дневной |
46 (43,0 ٪) |
35 (45,4 ٪) |
17 (58,6 ٪) |
|
Ночной |
6 (5,6 ٪) |
4 (5,2 ٪) |
1 (3,4 ٪) |
|
Смешанный |
55 (51,4 ٪) |
28 (49,4 ٪) |
11 (38 ٪) |
|
Желудочковые аритмии |
|||
|
ЖЭС |
88 (81,48 ٪) |
64 (82,05 ٪) |
24 (80 ٪) |
|
Более 100 в сутки |
17 (15,74 ٪) |
12 (15,38 ٪) |
0 |
|
Более 720 в сутки |
10 (9,26 ٪) |
2 (2,56 ٪) P1 < 0,05 |
0 |
|
Высоких градаций в целом |
68 (62,96 ٪) |
49 (62,82 ٪) |
10 (33,33 ٪) P1 < 0,005 P2 < 0,005 |
|
III A (полиморфные) |
61 (56,48 ٪) |
43 (55,13 ٪) |
9 (30 ٪) P1 < 0,01 P2 < 0,02 |
|
3-х и более морфологий |
28 (25,92 ٪) |
11 (14,10 ٪) P1 < 0,05 |
3 (10 ٪) P1 < 0,02 |
|
III В (бигеминия) |
7 (6,48 ٪) |
4 (5,13 ٪) |
0 |
|
IV A (парные |
16 (14,81 ٪) |
11 (14,10 ٪) |
2 (6,67 ٪) |
|
IV В (групповые или ЖТ) |
11 (10,19 ٪) |
2 (2,56 ٪) P1 < 0,1 |
0 |
|
V (ранние ЖЭС) |
37 (34,26 ٪) |
15 (19,23 ٪) P1 < 0,02 |
4 (13,33 ٪) P1 < 0,01 |
|
Циркадные типы ЖЭС |
|||
|
Дневной |
35 (39,8 ٪) |
36 (56,3 ٪) P1 < 0,05 |
16 (66,7 ٪) P1 < 0,01 |
|
Ночной |
8 (9,1 ٪) |
9 (14,1 ٪) |
4 (16,7 ٪) |
|
Смешанный |
45 (51,1 ٪) |
19 (29,6 ٪) P1 < 0,005 |
4 (20,8 ٪) P1 < 0,001 |
Примечание. Достоверность различий в сравнении: Р1 – с ОГ, Р2 – с ГК. НЖТ – наджелудочковая тахикардия; ПФП – пароксизмы фибрилляции предсердий.
При изучении суточного профиля ЖЭС в ОГ выявлено преобладание неблагоприятного смешанного циркадного типа – у 45 (51,1 %) над дневным – у 35 (39,8 %), тогда как в ГК преобладал благоприятный
дневной тип – у 36 (56,3 %). В ОГ благоприятный дневной тип встречался в 1,42 раза реже (P < 0,05), а неблагоприятный смешанный существенно чаще – в 1,73 раза (P < 0,005) , чем в ГК.
При сравнении хронотипов ЖЭС пациентов ОГ с ГЗК разница была более существенной: дневной циркадный тип встречался в 1,68 раза реже (P < 0,01), а смешанный – в 2,46 раза чаще (P < 0,001). Существенной разницы хронотипов ЖЭС в ГК и ГЗК не было, отмечалась лишь небольшая тенденция к уменьшению пациентов с дневным циркадным типом и увеличению со смешанным в ГК.
При количественном анализе аритмий выявлено незначительное увеличение почти всех наджелудочковых аритмий в ОГ в сравнении с ГК: количество НЖЭС – в 1,70 раза, НЖТ – в 1,56 раза и ПФП – в 7,60 раза (табл. 1.3.1.2). Данные аритмии в ОГ и ГК было существенно выше, чем в ГЗК.
Количество всех видов желудочковых аритмий в ОГ превышало таковые в ГК, однако разница была статистически незначимой, за исключением ранних экстрасистол. Среднее количество ЖЭС в ОГ составило 435,52 ± 180,33 (от 0 до 16837), что было в 2,18 раза больше, чем в ГК. Максимальное количество ЖЭС в час составило 43,57 ± 16,48 (от 0 до 1450), что было в 2,02 раза больше таковых в ГК.
Среднее количество всех ЖЭС высоких градаций превышало таковые ГК: среднее число морфологий – в 1,11 раза и составило 1,77 ± 0,13 (от 1 до 6 морфологий), ЭС типа бигеминии – в 7,83 раза и составили 122,22 ± 120,14 (от 0 до 12976), парные – в 5,09 раза и составили 4,48 ± 2,87 (от 0 до 300), однако достоверно превышало только количество ранних ЖЭС – в 21,79 раза (P < 0,05) (28,55 ± 13,59 против 1,31 ± 0,66) (от 0 до 1541).
Отмечались тенденции увеличения количества и продолжительности эпизодов неустойчивой желудочковой тахикардии в ОГ в сравнении с ГК соответственно в 8,08 (P < 0,1) и 7,14 (P < 0,1) раза и составили 0,21 ± 0,11 (от 0 до 10) и 0,55 ± 0,29 (от 0 до 25) cек.
Количество почти всех видов ЖА в ОГ и ГК превышали та-
ковые в ГЗК.
Таким образом, в острейшем периоде ишемического инсульта увеличивается распространенность частых (более 720 в сутки) НЖЭС и ЖЭС, полиморфных и ранних ЖЭС, появляется тенденция к увеличению распространенности и количества эпизодов неустойчивой ЖТ. Ухудшается хронотип ЖЭС: уменьшается распространенность нормального дневного типа и увеличивается распространенность неблагоприятного смешанного типа.
Таблица 1.3.1.2
Количество аритмий (М ± m)
|
Вид аритмии |
ОГ (n = 108) |
ГК (n = 78) |
(ГЗК) (n = 30) |
|
Наджелудочковые аритмии |
|||
|
НЖЭСза сутки: |
629,83 ± 176,14 |
369,60 ± 144,58 |
24,63 ± 6,23 P1 < 0,001 P2 < 0,02 |
|
Максимально в час |
71,44 ± 15,79 |
42,32 ± 11,71 |
4,33 ± 0,67 P1 < 0,001 P2 < 0,002 |
|
Бигеминия |
37,94 ± 24,54 |
8,88 ± 5,68 |
0 |
|
Парные |
16,62 ± 7,06 |
22,40 ± 9,31 |
1,37 ± 0,78 P1 < 0,05 P2 < 0,05 |
|
НЖТ: количество эпизодов |
4,34 ± 1,87 |
2,78 ± 0,88 |
0,43 ± 0,17 P1 < 0,05 P2 < 0,01 |
|
НЖТ: длительность эпизодов (с) |
12,11 ± 3,71 |
12,68 ± 5,28 |
1,03 ± 0,44 P1 < 0,005 P2 < 0,05 |
|
ПФП: кол-во эпизодов |
1,14 ± 1,08 |
0,15 ± 0,07 |
0 |
|
ПФП: длительн. (с) |
45,11 ± 43,93 |
0,94 ± 0,43 |
0 |
|
Желудочковые аритмии |
|||
|
ЖЭС за сутки: |
435,52 ± 180,33 |
199,51 ± 129,02 |
8,07 ± 2,65 Р1 < 0,02 |
|
Максимально в час |
43,57 ± 16,48 |
21,53 ± 9,04 |
2,17 ± 0,49 Р1 < 0,02 Р٢ < 0,02 |
|
Количество морфологий |
1,77 ± 0,13 |
1,59 ± 0,13 |
1,13 ± 0,14 Р1 < 0,001 Р٢ < 0,02 |
|
По типу бигеминии |
122,22 ± 120,14 |
15,60 ± 15,23 |
0 |
|
Парные |
4,48 ± 2,87 |
0,88 ± 0,49 |
0,10 ± 0,07 |
|
ЖТ: количество эпизодов |
0,21 ± 0,11 |
0,026 ± 0,018 P1 < 0,1 |
0 |
|
ЖТ: продолжительность эпизодов (с) |
0,55 ± 0,29 |
0,077 ± 0,057 P1 < 0,1 |
0 |
|
Ранние |
28,55 ± 13,59 |
1,31 ± 0,66 P1 < 0,05 |
0,23 ± 0,14 Р1 < 0,05 |
Примечание. Ошибка достоверности различий в сравнении: P1 – с ОГ, Р2 – с ГК.
Увеличение аритмий в острейшем периоде инсульта подтверждает выше изложенные данные о повышении электрической нестабильности миокарда, что может быть проявлением неблагоприятного действия очага инсульта на биоэлектрическую активность сердца.
1.3.2. Нарушения ритма сердца в зависимости
от тяжести и локализации очага инсульта
В табл. 1.3.2.1 представлена выявляемость сердечных аритмий в зависимости от тяжести инсульта. Выявляемость НЖЭС более 100 за сутки при средней тяжести инсульта была в 2,76 раз выше (P < 0,05) в сравнении с больными с легким течением. Частая (> 720 за сутки) НЖЭС увеличивалась с увеличением тяжести инсульта и составила соответственно 0; 17,5 и 37,5 %. Существенных различий в наджелудочковых тахиаритимиях (НТ и ПФП) не было.
Таблица 1.3.2.1
Выявляемость аритмий в зависимости от тяжести инсульта (n, %)
|
Вид аритмий |
Тяжесть инсульта |
||
|
Легкая (n = 20) |
Средняя (n = 80) |
Тяжелая (n = 8) |
|
|
١ |
2 |
3 |
4 |
|
Наджелудочковые аритмии |
|||
|
НЖЭС: |
20 (100 ٪) |
79 (98,75 ٪) |
8 (100 ٪) |
|
Более 100 в сутки |
3 (15 ٪) |
37 (43,75 ٪) P1 < 0,05 |
3 (37,5 ٪) |
|
Более 30 в час |
3 (15 ٪) |
21 (26,25 ٪) |
4 (50 ٪) |
|
Частая (более 720 в сутки) |
0 |
14 (17,5 ٪) |
3 (37,5 ٪) |
|
Бигеминия |
4 (20 ٪) |
16 (20 ٪) |
2 (25 ٪) |
|
Парные |
9 (45 ٪) |
55 (68,75 ٪) |
6 (75 ٪) |
|
НЖТ |
6 (30 ٪) |
44 (55 ٪) |
4 (50 ٪) |
|
ПФП |
0 |
3 (3,75 ٪) |
0 |
|
Желудочковые аритмии |
|||
|
ЖЭС |
20 (100 ٪) |
60 (75 ٪) |
8 (100 ٪) |
|
Более 100 в сутки |
0 |
14 (16,1 ٪) |
3 (37,5 ٪) |
|
Более 720 в сутки |
0 |
7 (8,75 ٪) |
3 (37,5 ٪) |
|
Высоких градаций в целом |
6 (30 ٪) |
54 (67,5 ٪) P1 < 0,05 |
8 (100 ٪) P1 < 0,05 P2 < 0,05 |
|
١ |
2 |
3 |
4 |
|
III A (полиморфные) |
10 (50 ٪) |
44 (55 ٪) |
7 (87,5 ٪) P1 < 0,05 P2 < 0,05 |
|
3-х и более морфологий |
3 (15 ٪) |
19 (23,75 ٪) |
6 (75 ٪) P1 < 0,05 P2 < 0,05 |
|
III В (бигеминия) |
0 |
5 (6,25 ٪) |
2 (25 ٪) |
|
IV A (парные) |
1 (5 ٪) |
13 (16,25 ٪) |
2 (25 ٪) |
|
IV В (групповые или пробежки ЖТ) |
0 |
9 (11,25 ٪) |
2 (25 ٪) |
|
V (ранние) |
3 (15 ٪) |
28 (35 ٪) |
6 (75 ٪) P1 < 0,05 P2 < 0,05 |
Примечание. Ошибка достоверности различий в сравнении с показателями пациентов: P1 – легким инсультом, Р2 – инсультом средней тяжести.
Увеличение желудочковых аритмий с увеличением тяжести инсульта прослеживалось более отчетливо, однако статистически значимые различия были не по всем аритмиям. Так распространеность ЖЭС > 100/сут
имела тенденцию к увеличению и составила 0; 16,1 и 37,5 % соответственно нарастанию тяжести инсульта. Прослеживалась тенденция к увеличению распространенности ЖЭС > 720/сут (0; 8,75 и 37,5 % соответственно нарастанию тяжести инсульта).
Выявляемость ЖЭС высоких градаций в целом достоверно увеличивалась с увеличением тяжести инсульта и составила 30; 67,5 и 100 %. Выявляемость полиморфных, ранних ЖЭС при тяжелом инсульте была существенно выше в сравнении с таковыми при легком
и средней тяжести.
Среднее количество наджелудочковых и желудочковых аритмий при легком инсульте существенно не отличалось от показателей здоровых (ГЗК), при средней тяжести и тяжелом – существенно выше, чем при легком (табл. 1.3.2.2).
Полученные данные показывают, что острейший период ишемического инсульта ассоциируется с увеличением наджелудочковых и желудочковых аритмий при среднетяжелом и тяжелом течении. При легком инсульте увеличения сердечных аритмий не выявлено, количество как наджелудочковых, так и желудочковых аритмий не отличалось от ГЗК.
В табл. 1.3.2.3 представлено среднее количество сердечных аритмий в зависимости от локализации очага ИИ.
Таблица 1.3.2.2
Количество аритмий в зависимости от тяжести инсульта (M + m)
|
Вид аритмии |
Тяжесть инсульта |
||
|
Легкая (n = 20) |
Средняя (n = 80) |
Тяжелая (n = 8) |
|
|
Наджелудочковые аритмии |
|||
|
НЖЭС за сутки: |
52,54 ± 17,0 |
716,68 ± 215,83 P1 < 0,005 |
623,50 ± 278,27 P1 < 0,05 |
|
Максимально в час |
15,08 ± 8,05 |
75,18 ± 18,55 P1 < 0,005 |
122,25 ± 52,44 P1 < 0,05 |
|
Бигеминия |
5,92 ± 5,51 |
45,78 ± 30,42 |
5,00 ± 4,09 |
|
Парные |
1,15 ± 0,44 |
19,31 ± 9,85 |
12,50 ± 6,05 |
|
НЖТ: количество эпизодов |
0,46 ± 0,22 |
5,01 ± 2,43 P1 < 0,1 |
3,38 ± 2,35 |
|
НЖТ: продолжит. (с) |
1,08 ± 0,52 |
13,59 ± 4,54 P1 < 0,01 |
14,00 ± 7,41 |
|
ПФП: кол-во эпизодов |
0 |
1,41 ± 1,35 |
0 |
|
ПФП: продолж. (с.) |
0 |
56,00 ± 54,54 |
0 |
|
Желудочковые аритмии |
|||
|
ЖЭС за сутки: |
12,08 ± 4,27 |
314,70 ± 114,57 P1 < 0,01 |
2437,50 ± 2078,48 |
|
Максимально в час |
4,15 ± 1,61 |
30,72 ± 11,12 P1 < 0,01 |
247,38 ± 181,51 |
|
Кол-во морфологий |
1,62 ± 0,18 |
1,75 ± 0,15 |
2,25 ± 0,31 |
|
По типу бигеминии |
0 |
0,75 ± 0,48 |
1641,88 ± 1619,28 |
|
Парные |
0,15 ± 0,15 |
1,71 ± 0,90 |
41,63 ± 37,14 |
|
ЖТ: кол-во эпизодов |
0 |
0,11 ± 0,04 |
1,63 ± 1,49 |
|
ЖТ: продолж. (с) |
0 |
0,31 ± 0,11 |
4,00 ± 3,72 |
|
Ранние |
0 |
25,07 ± 18,12 |
112,75 ± 108,35 |
Примечание. Достоверность различий в сравнении с показателями больных: P1 – легким инсультом, Р2 – инсультом средней тяжести.
Как видно из представленных данных количество почти всех наджелудочковых аритмий было незначительно больше при правосторонней локализации и минимальным – при вертебрально-базилярной. Количество НЖЭС при правосторонней локализации было больше, чем при вертебрально-базилярной значительно – в 7,74 раза (P < 0,001). Количество же желудочковых аритмий было незначительно больше при локализации очага слева.
Таблица 1.3.2.3
Количество аритмий в зависимости
от локализации очага инсульта (M ± m)
|
Показатели |
Каротидная система |
Вертебрально-базилярная система (n = 10) |
|
|
Справа (n = 34) |
Слева (n = 36) |
||
|
Наджелудочковые аритмии |
|||
|
НЖЭС за сутки: |
1016,43 ± 464,29 |
500,76 ± 195,44 |
131,31 ± 61,39 P1 < 0,001 P2 < 0,1 |
|
Максимально в час |
96,23 ± 38,48 |
58,24 ± 17,13 |
25,15 ± 13,78 P1 < 0,1 |
|
Бигеминия |
97,63 ± 74,64 |
14,76 ± 9,82 |
0,23 ± 0,23 |
|
Парные |
33,03 ± 23,83 |
11,84 ± 5,07 |
5,62 ± 4,02 |
|
НЖТ: количество эпизодов |
8,54 ± 5,94 |
3,16 ± 1,02 |
1,15 ± 0,34 P2 < 0,1 |
|
НЖТ: длительность эпизодов (с) |
19,77 ± 10,21 |
11,76 ± 4,38 |
3,00 ± 0,85 P2 < 0,1 |
|
ПФП: кол-во эпизодов |
0,06 ± 0,06 |
3,18 ± 3,08 |
0 |
|
ПФП: длительн. (с) |
0,80 ± 0,80 |
127,47 ± 124,83 |
0 |
|
Желудочковые аритмии |
|||
|
ЖЭС за сутки: |
156,49 ± 101,99 |
322,50 ± 145,41 |
166,08 ± 149,28 |
|
Максимально в час |
13,09 ± 7,13 |
33,29 ± 13,93 |
13,23 ± 10,62 |
|
Количество морфологий |
1,54 ± 0,24 |
2,00 ± 0,23 |
1,54 ± 0,39 |
|
По типу бигеминии |
0,26 ± 0,26 |
1,21 ± 1,05 |
0 |
|
Парные |
0,74 ± 0,63 |
3,21 ± 1,98 |
0 |
|
ЖТ: кол-во эпизодов |
0,09 ± 0,05 |
0,16 ± 0,07 |
0,08 ± 0,08 |
|
ЖТ: продолжит. (с) |
0,29 ± 0,17 |
0,34 ± 0,15 |
0,31 ± 0,31 |
|
Ранние ЖЭС |
1,29 ± 0,81 |
15,53 ± 9,46 |
0,38 ± 0,24 |
Примечание. Ошибка достоверности различий в сравнении с показателями пациентов с локализацией очага инсульта: Р1 – в правом полушарии, Р2 –
в левом полушарии.
Таким образом, наименьшее количество аритмий отмечено при вертебрально-базилярной локализации очага инсульта, отмечена тенденция к увеличению количества наджелудочковых аритмий при локализации очага в правом полушарии, а желудочковых – в левом.
1.3.3. Корреляционный анализ
При корреляционном анализе выявлена связь количества НЖЭС с возрастом (r = 0,217; P < 0,05) и уровнем гликемии (r = 0,274; P < 0,005).
Коэффициенты корреляции ЖА представлены в табл. 1.3.3.
Таблица 1.3.3
Коэффициенты корреляции желудочковых аритмий с тяжестью инсульта, возрастом, уровнем глюкозы крови, ОТ, ВРС (по интегральной оценке), суммарной продолжительностью эпизодов удлиненного интервала QTc > 460 и > 440 мс, ИММЛЖ, тяжестью ДД ЛЖ (r) (n = 108)
|
Показатели |
ЖЭС |
Макс./час |
Число морфол. |
Бигеминия |
Парные |
ЖТ продол. |
Ранние ЖЭС |
|
Тяжесть инсульта |
0,251 P < 0,01 |
0,292 P < 0,002 |
0,061 |
0,263 P < 0,01 |
0,262 P < 0,01 |
0,269 P < 0,005 |
0,028) |
|
Возраст |
0,148 |
0,126 |
0,323 P < 0,001 |
0,103 |
0,108 |
0,103 |
0,007 |
|
Глюкоза крови |
0,233 P < 0,02 |
0,236 P < 0,02 |
0,049 |
0,205 P < 0,05 |
0,234 P < 0,02 |
0,244 P < 0,02 |
0,086 |
|
ОТ |
0,283 P < 0,005 |
0,275 P < 0,002 |
0,230 P < 0,02 |
0,214 P < 0,05 |
0,316 P < 0,002 |
0,293 P < 0,005 |
0,317 P < 0,002 |
|
ВРС |
0,070 |
‒0,023 |
0,209 P < 0,05 |
‒0,018 |
‒0,023 |
0,012 |
‒0,028 |
|
QTc > 460 мс |
0,297 P < 0,002 |
0,317 P < 0,001 |
0,099 |
0,101 |
0,021 |
0,023 |
0,368 Р < 0,001 |
|
QTc > 440 мс |
0,442 P < 0,001 |
0,523 P < 0,001 |
‒0,019 |
0,339 Р < 0,001 |
0,147 |
0,128 |
0,579 Р < 0,001 |
|
ИММЛЖ (n = 41) |
0,143 |
0,149 |
0,396 P < 0,02 |
0,113 |
0,126 |
0,137 |
0,041 |
|
ДД ЛЖ (n = 41) |
0,163 |
0,212 |
0,455 P < 0,005 |
0,049 |
0,291 P < 0,1 |
0,411 P < 0,01 |
0,057 |
Примечание. ИММЛЖ – индекс массы миокарда левого желудочка; ДД ЛЖ – диастолическая дисфункция левого желудочка (тяжесть).
С тяжестью инсульта коррелировали: количество ЖЭС (r = 0,251; P < 0,01), максимальное количество в час (r = 0,292; P < 0,002), ЖЭС типа бигеминии (r = 0,263; P < 0,01), парные (r = 0,262; P < 0,01), продолжительность эпизодов ЖТ (r = 0,269; P < 0,005). С возрастом, ОТ, тяжестью снижения ВРС и ИММЛЖ связано количество морфологий ЖЭС (r = 0,323; P < 0,001), (r = 0,230; P < 0,02), (r = 0,209; P < 0,05) и (r = 0,396; Р < 0,02) соответственно.
С уровнем глюкозы сила и характер связи ЖЭС были сходны с таковой с тяжестью инсульта: количество ЖЭС (r = 0,233; P < 0,02), максимальное количество в час (r = 0,236; Р < 0,02), ЭС типа бигеминии (r = 0,205; P < 0,05), количество парных (r = 0,234; P < 0,02), продолжительность эпизодов ЖТ (r = 0,244; P < 0,02).
С продолжительностью удлиненного интервала QTc сила связи некоторых ЖЭС была наибольшей. Суммарная продолжительность эпизодов удлиненного интервала QTc > 460 мс коррелировала с количеством ЖЭС (r = 0,297; P < 0,002), максимальным количеством за час (r = 0,317; P < 0,001), ранними (r = 0,368; P < 0,001). Суммарная продолжительность эпизодов удлиненного интервала QTc > 440 мс коррелировала с количеством ЖЭС (r = 0,442; P < 0,001), максимальным количеством за час (r = 0,523; P < 0,001), ЭС типа бигеминии (r = 0,339; P < 0,001) и ранними (r = 0,579; P < 0,001).
Тяжесть диастолической дисфункции (ДД) ЛЖ прямо и умеренно коррелировала с числом морфологий ЖЭС (r = 0,455; P < 0,005) и продолжительностью ЖТ (r = 0,411; P < 0,01).
Cила связи количества ЖЭС и их плотности была наибольшей с суммарной продолжительностью удлиненного интервала QTс и несколько меньше с тяжестью инсульта и уровнем глюкозы крови (рис. 1.3.3.1).
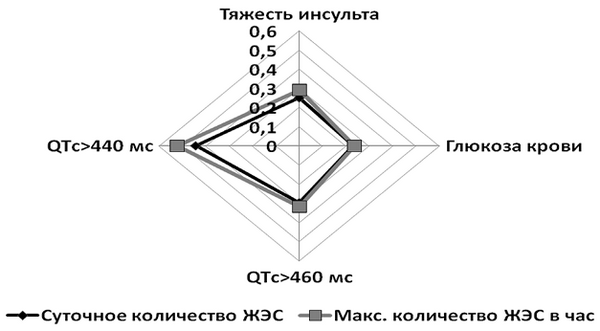
Рис. 1.3.3.1. Коэффициенты корреляции суточного количества ЖЭС и максимального количества ЖЭС за час с тяжестью инсульта, уровнем глюкозы крови и суммарной продолжительностью эпизодов удлиненного интервала QTc > 460 мс и > 440 мс (r)
Количество морфологий ЖЭС больше коррелировали с ДД ЛЖ, ИММЛЖ, возрастом и в меньшей степени с ОТ и тяжестью снижения ВРС (рис. 1.3.3.2).
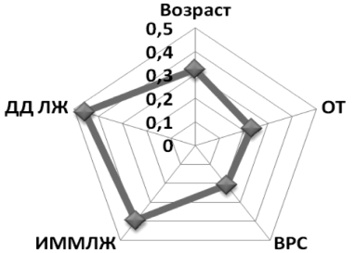
Рис. 1.3.3.2. Коэффициенты корреляции числа морфологий ЖЭС с возрастом, ОТ, тяжестью снижения ВРС, ИММЛЖ, ДД ЛЖ (r)
Количество ранних ЖЭС коррелировало больше с суммарной продолжительностью удлиненного интервала QTc и в меньшей степени с ОТ (рис. 1.3.3.3).
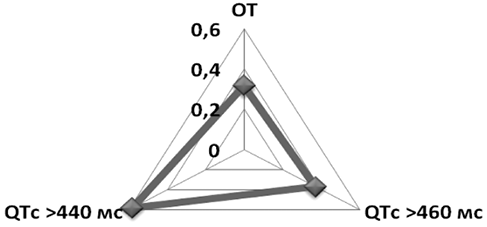
Рис. 1.3.3.3. Коэффициенты корреляции количества
ранних ЖЭС с ОТ, суммарной продолжительностью
эпизодов удлиненного интервала QTc > 460 мс и > 440 мс (r)
Продолжительность ЖТ больше коррелировала с ДД ЛЖ (рис. 1.3.3.4).
Изложенное позволяет заключить о многофакторном генезе электрической нестабильности миокарда в острейшем периоде инсульта и выделить следующие факторы риска ЖЭС высоких градаций: тяжесть инсульта, удлиненный интервал QТ, возраст, гипергликемию, абдоминальное ожирение, гипертрофию миокарда и ДД ЛЖ.
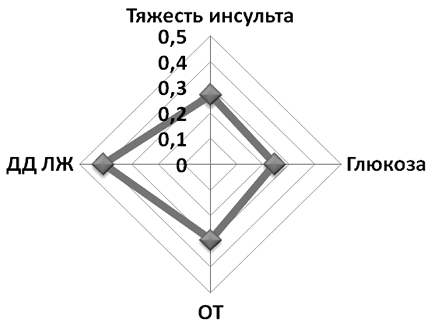
Рис. 1.3.3.4. Коэффициенты корреляции продолжительности ЖТ
с тяжестью инсульта, уровнем глюкозы крови, ОТ, ДД ЛЖ (r)
Учитывая, что сила корреляционной связи количества ЖЭС и их плотности, а также ранних ЭС была наибольшей с удлинением интервала QT, можно предположить, что одним из основных механизмов электрической нестабильности миокарда в острейшем периоде ишемического инсульта является удлинение интервала QT.
1.3.4. Динамика аритмий
Динамика среднего количества аритмий представлена в табл. 1.3.4.1. Прослеживалась положительная динамика по большинству показателей как наджелудочковых, так и желудочковых аритмий, однако в большей степени и достоверно снижались только некоторые желудочковые аритмии.
Количество НЖЭС уменьшилось на 19,76 %, их плотность не изменилась. Уменьшилось количество эпизодов НЖТ и их продолжительность на 19,16 и 12,77 % соответственно. Уменьшилось количество эпизодов ФП на 89,39 %, а средняя продолжительность увеличилась на 21,42 %. Уменьшилось количество ЭС по типу бигеминии и пар на 60,42 и 44,78 % соответственно.
Циркадный профиль НЖЭС существенно не изменился.
Таблица 1.3.4.1
Динамика аритмий (M + m; ∆ (%)
|
Показатели |
ОГ(n = 104) |
∆ (%) |
ГК (n = 78) |
|
|
Исходные |
Через 10 дней |
|||
|
НЖЭС за сутки: |
612,22 ± 194,06 |
491,25 ± 137,04 |
–19,76 |
369,60 ± 144,58 |
|
Максим. в час |
65,00 ± 16,35 |
65,04 ± 15,53 |
0,06 |
42,32 ± 11,71 |
|
Бигеминия |
42,83 ± 28,47 |
16,95 ± 10,99 |
–60,42 |
8,88 ± 5,68 |
|
Парные |
18,29 ± 9,22 |
10,10 ± 3,84 |
–44,78 |
22,40 ± 9,31 |
|
НЖТ: кол-во эпизодов |
4,75 ± 2,28 |
3,84 ± 1,68 |
–19,16 |
2,78 ± 0,88 |
|
НЖТ: продолж. (с) |
13,31 ± 4,27 |
11,61 ± 4,50 |
–12,77 |
12,68 ± 5,28 |
|
ПФП: кол-во эпизодов |
1,32 ± 1,26 |
0,14 ± 1,11 |
–89,39 |
0,15 ± 0,07 |
|
ПФП: продолж. (с) |
52,39 ± 51,02 |
63,61 ± 54,54 |
21,42 |
0,94 ± 0,43 |
|
Желудочковые аритмии |
||||
|
ЖЭС за сутки: |
242,66 ± 77,39 |
157,69 ± 65,18 |
–35,02 P = 0,077 |
199,51 ± 129,02 |
|
Максимально в час |
26,12 ± 8,16 |
17,32 ± 6,05 |
–33,69 P = 0,021 |
21,53 ± 10,04 |
|
Количество морфологий |
1,80 ± 0,14 |
1,86 ± 0,14 |
–3,33 |
1,59 ± 0,13 |
|
По типу бигеминии |
2,30 ± 1,76 |
5,96 ± 5,55 |
159,13 |
15,60 ± 15,23 |
|
Парные |
1,97 ± 0,91 |
1,09 ± 0,36 |
–44,67 P = 0,10 |
0,88 ± 0,49 |
|
ЖТ: кол-во эпизодов |
0,12 ± 0,04 |
0,11 ± 0,04 |
–8,33 |
0,026 ± 0,018 |
|
ЖТ: продолж. эпизодов (с) |
0,31 ± 0,10 |
0,28 ± 0,12 |
–9,68 |
0,077 ± 0,057 |
|
Ранние |
16,50 ± 10,08 |
6,86 ± 5,45 |
–59,52 P = 0,039 |
1,31 ± 0,66 |
Примечание. Р – ошибка достоверности динамики аритмий (∆).
Количество ЖЭС за сутки имело отчетливую тенденцию к снижению на 35,02 % (Р = 0,077) (рис. 1.3.4), в период бодрствования – уменьшилось достоверно на 40,82 % (Р = 0,029), в период сна – в меньшей степени и статистически незначимо (на 22,51 %).
Существенно уменьшилась плотность ЖЭС – максимальное количество за любой час снизилось на 33,69 % (Р = 0,021). Парные ЭС имели тенденцию к снижению – на 44,67 % (Р = 0,010). В большей степени снижались ранние ЖЭС – на 59,52 % (Р = 0,039).
Интересным наблюдением было наличие достоверной положительной умеренной корреляционной связи снижения ранних ЖЭС и уменьшения суммарной продолжительности удлиненного интервала QTc более 440 мс, то есть коэффициент корреляции ∆ ранних ЖЭС и ∆ QTc > 440 мс составил 0,314 (P < 0,005), что подтверждает наше предположение о важной роли удлиненного интервала QT в электрической нестабильности миокарда и провоцировании ранних ЖЭС в острейший период ишемического инсульта.
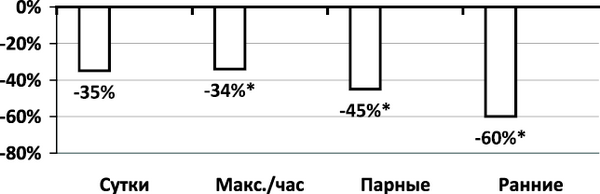
Рис. 1.3.4. Динамика ЖЭС (∆, %)
Примечание. * – достоверность динамики показателя (P < 0,05).
Циркадный профиль ЖЭС незначительно улучшился: количество больных с благоприятным дневным профилем увеличилось на 10,85 % (с 39,8 до 50,65 %) (Р < 0,2), а с неблагоприятным смешанным – уменьшилось на 10,84 % (с 51,10 до 40,26 %) (Р < 0,2), с ночным – не изменилось (исходно – 9,10 %, в динамике – 9,09 %).
Показатели аритмий у больных ОГ через 10 дней лечения не отличались достоверно от таковых ГК, однако количество и продолжительность эпизодов ЖТ и ранних ЖЭС в ОГ оставалось несколько больше, чем в ГК.
Корреляционный анализ показал сохраняющуюся связь количества желудочковых аритмий через 10 дней лечения с тяжестью инсульта, возрастом, ОТ, ИММЛЖ, ДД ЛЖ (табл. 1.3.4.2).
С тяжестью инсульта были связаны количество ЖЭС (r = 0,299; Р < 0,005), максимальное количество за час (r = 0,272; Р < 0,01), парные (r = 0,222; Р < 0,05) и ранние (r = 0,305; Р < 0,005).
С возрастом коррелировало количество морфологий ЖЭС (r = 0,300; Р < 0,005). Сохранялась прямая слабая или умеренная связь всех желудочковых аритмий с ОТ.
Таблица 1.3.4.2
Коэффициенты корреляции (r) желудочковых аритмий с тяжестью инсульта, возрастом, ОТ, ВРС (по интегральной оценке), суммарной продолжительностью эпизодов удлиненного интервала QTc, ИММЛЖ, ДД ЛЖ через 10 дней лечения (n = 104)
|
Показатели |
Кол-во ЖЭС |
Max в час |
Кол-во . морфол. |
Бигеминия |
Парные ЖЭС |
Продол. ЖТ |
Ранние ЖЭС |
|
Тяжесть инсульта |
0,299 Р < 0,005 |
0,272 Р < 0,01 |
0,155 |
0,016 |
0,222 Р < 0,05 |
0,034 |
0,305 Р < 0,005 |
|
Возраст |
0,044 |
0,051 |
0,300 Р < 0,005 |
–0,029 |
0,039 |
0,094 |
0,004 |
|
ОТ |
0,311 Р < 0,005 |
0,325 Р < 0,005 |
0,316 Р < 0,005 |
0,235 Р < 0,05 |
0,372 Р < 0,001 |
0,280 Р < 0,02 |
0,282 Р < 0,005 |
|
QT > 460 мс |
–0,023 |
–0,031 |
–0,157 |
–0,020 |
–0,029 |
–0,015 |
–0,005 |
|
QT > 440 мс |
0,142 |
0,117 |
–0,050 |
–0,030 |
0,081 |
0,012 |
0,192 Р < 0,1 |
|
Снижен. ВРС |
0,005 |
–0,031 |
0,084 |
–0,154 |
–0,108 |
0,072 |
0,102 |
|
ИММЛЖ (n = 41) |
0,127 |
0,167 |
0,416 Р < 0,02 |
0,013 |
0,325 Р < 0,05 |
0,576 Р < 0,001 |
0,302 Р < 0,05 |
|
ДД ЛЖ (n = 22) |
0,587 Р < 0,01 |
0,588 Р < 0,01 |
0,855 Р < 0,001 |
0,538 Р < 0,02 |
0,581 Р < 0,01 |
– |
0,720 Р < 0,001 |
Исчезла связь желудочковых аритмий с продолжительностью интервала QT, осталась незначительная слабая связь ранних ЖЭС с суммарной продолжительностью удлиненного интервала QT более 440 мс (r = 0,192; Р < 0,1).
Увеличилась связь желудочковых аритмий с ИММЛЖ и ДД ЛЖ. С ИММЛЖ прямо коррелировали: количество морфологий (r = 0,416; Р < 0,02), парные (r = 0,325; Р < 0,05), количество и продолжительность ЖТ (r = 0,553; Р < 0,001) и (r = 0,576; Р < 0,001), ранние ЖЭС (r = 0,302; Р < 0,05).
ДД ЛЖ прямо коррелировала со всеми желудочковыми аритмиями: с количеством ЖЭС (r = 0,587; Р < 0,01), максимальным количеством за час (r = 0,588; Р < 0,01), количеством морфологий (r = 0,855; Р < 0,001), бигеминией (r = 0,538; Р < 0,02), парными (r = 0,581; Р < 0,01) и ранними (r = 0,720; Р < 0,001).
Изложенное показывает, что через 10 дней лечения больных с ишемическим инсультом уменьшается электрическая нестабильность
миокарда, что проявляется уменьшением количества ЖЭС, их плотности и ранних ЖЭС. Снижение ЖЭС прямо коррелирует с уменьшением суммарной продолжительности эпизодов удлиненного интервала QTc, что подтверждает наше предположение, что одним из основных механизмов электрической нестабильности миокарда в острейшем периоде инсульта является удлинение интервала QT. Отмечено незначительное уменьшение наджелудочковых аритмий.
Сохраняющиеся желудочковые аритмии в остром периоде инсульта через 10 дней лечения связаны с тяжестью инсульта, абдоминальным ожирением, ГЛЖ и ДД ЛЖ.
Анализ динамики аритмий в зависимости от тяжести инсульта показал, что при легком инсульте достоверной динамики аритмий не было. Все наджелудочковые аритмии, за исключением парных ЭС, незначительно увеличивались: количество НЖЭС одиночных и максимально за час – на 50,92 и 16,40 % соответственно, количество эпизодов и продолжительность НЖТ – на 16,42 и 35,26 % соответственно. ПФП не было. Количество парных НЖЭС уменьшилось на 33,08 %.
Все желудочковые аритмии имели незначительную положительную динамику: уменьшилось количество ЖЭС одиночных и максимально за час на 5,25 и 8,99 %, количество морфологий и парных – на 7,69 и 100 % соответственно. Бигеминии, ЖТ и ранних ЖЭС не было ни исходно, ни в динамике.
Исходное количество наджелудочковых и желудочковых аритмий в этой подгруппе больных было близко к таковым ГЗК, поэтому небольшую и незначительную динамику можно рассматривать как нормальную вариабельность аритмий в разные дни.
При инсульте средней тяжести все наджелудочковые аритмии незначительно уменьшались: количество НЖЭС одиночных, максимально за час и парных – на 27,27; 38,02 и 54,27 (Р = 0,13), количество эпизодов НЖТ и ее продолжительность – на 25,05 и 13,77 %, ПФП и ее продолжительность – на 90,26 и 96,09 % соответственно.
Большинство желудочковых аритмий уменьшалось: количество ЖЭС одиночных и морфологий – на 55,91 (Р = 0,01) и 41,97 % (Р = 0,023), прослеживалась тенденция к уменьшению парных и ранних ЖЭС – на 45,95 (Р = 0,149) и 80,50 % (Р = 0,075) соответственно. Максимально за час уменьшалось незначительно – на 5,22 %, незначительно увеличивалось количество бигеминии и парасистол – в 9 раз и на 6,92 % соответственно.
При тяжелом инсульте почти все наджелудочковые аритмии имели тенденцию к увеличению: количество НЖЭС одиночных и максимально за час увеличивалось в одинаковой степени – в 3,9 раза (Р = 0,189), парных – в 7,4 раза (Р = 0,18); количество эпизодов НЖТ увеличилось в 2,6 раза, а их продолжительность уменьшалась на 5,88 %. ПФП у этих пациентовне было.
Динамика желудочковых аритмий при тяжелом инсульте была незначительная: увеличилось количество ЖЭС – на 25,39 %, число морфологий – на 22,22 %; уменьшились максимальное количество за час, бигеминия и парные на 4,52; 100 и 36,36 % соответственно, исчезла ЖТ, наблюдавшаяся исходно у одного больного, ранние ЭС имели тенденцию к снижению – на 42,76 % (Р = 0,181).
Проведенный анализ показал, что при легком инсульте количество наджелудочковых и желудочковых аритмий в течение 10 дней острого периода сохраняется в пределах нормы, при среднетяжелом инсульте количество наджелудочковых аритмий незначительно снижается, а желудочковых снижается существенно. При тяжелом инсульте количество наджелудочковых и желудочковых аритмий сохраняется.
Таким образом, результаты исследования свидетельствуют, что острейший период ишемического инсульта ассоциируется с увеличением наджелудочковых и желудочковых аритмий при среднетяжелом и тяжелом течении инсульта. Отмечено ухудшение хронотипа ЖЭС и увеличение количества ЖЭС высоких градаций. При легком инсульте увеличения сердечных аритмий не установлено.
Существенного влияния локализации очага инсульта на количество сердечных аритмий не выявлено, отмечена лишь тенденция к увеличению количества наджелудочковых аритмий при локализации очага инсульта в правом полушарии, и желудочковых – в левом. Наименьшее количество аритмий отмечено при вертебрально-базилярной локализации очага инсульта.
Установлен многофакторный генез электрической нестабильности миокарда в острейшем периоде инсульта. Показаны следующие факторы риска ЖЭС высоких градаций: тяжесть инсульта, удлиненный интервал QТ, возраст, гипергликемия, абдоминальное ожирение, гипертрофия миокарда и ДД ЛЖ.
Показано, что через 10 дней лечения при легком инсульте количество наджелудочковых и желудочковых аритмий сохраняется в пределах нормы, при среднетяжелом инсульте уменьшается количество преимущественно ЖА, при тяжелом – динамика аритмий
незначительна.
Продемонстрировано, что снижение ЖЭС прямо коррелирует с уменьшением суммарной продолжительности эпизодов удлиненного интервала QTc, что подтверждает предположение, что одним из основных механизмов электрической нестабильности миокарда в острейшем периоде инсульта является удлинение интервала QT.
Сохраняющиеся желудочковые аритмии в остром периоде инсульта через 10 дней лечения связаны с тяжестью инсульта, абдоминальным ожирением, ГЛЖ и ДД ЛЖ.
Учитывая изложенное можно предположить, что проявления ЦКС при легком инсульте минимальны и, вероятно, кратковременны (за исключением ВРС), при среднетяжелом инсульте – выражены и в течение 10 дней лечения существенно уменьшаются, при тяжелом инсульте – значительно выражены и не коррегируются в течение 10 дней лечения.
